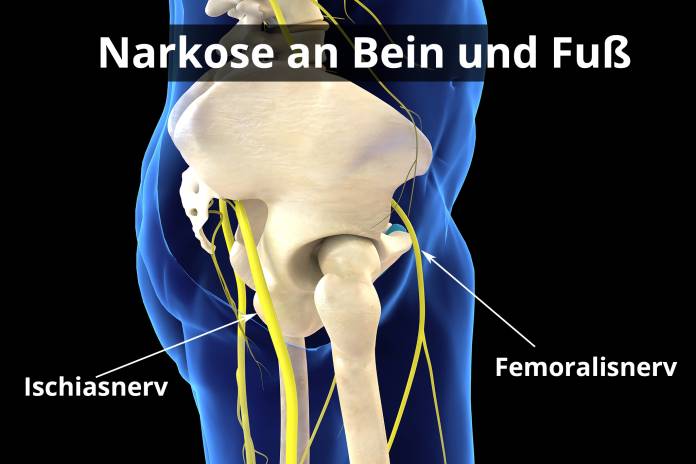
Narkose an Bein und Fuß
Eine Plexusanästhesie kann nicht nur am Arm, sondern auch am Bein durchgeführt werden. Bei Operationen am Fuß, Unterschenkel, Knie und Oberschenkel genügt es, die Nerven des entsprechenden Beines zu betäuben. Dazu wird ein Lokalanästhetikum unterhalb der Leiste in die Nähe der Nerven gespritzt. Bei Operationen am Fuß können einzelne Nerven auch im Bereich des Knies oder des Fußgelenks betäubt werden.
Während das Nervengeflecht des Oberarms von vier Nerven gebildet wird, wird das Bein hauptsächlich von zwei großen Nerven versorgt (Femoralisnerv und Ischiasnerv).
Möglichkeiten der Anästhesie an Bein und Fuß
Es gibt verschiedene Möglichkeiten, einen Körperteil schmerzfrei zu machen. Wichtige Verfahren am Bein sind:
- die periphere Nervenblockade (Plexusanästhesie), bei der ein Nerv gezielt betäubt wird,
- die intravenöse Regionalanästhesie, bei der das Betäubungsmittel in eine Vene gespritzt wird,
- sowie die örtliche Betäubung (Lokalanästhesie).
Wann ist eine Betäubung des Beines erforderlich?
Die periphere Nervenblockade kann bei vielen Eingriffen im Bereich des Beines eingesetzt werden. Sie wird auch bei Operationen des Armes eingesetzt (Armplexusanästhesie). Eine intravenöse Regionalanästhesie kann ebenfalls bei Operationen an Bein oder Fuß erfolgen. Hierbei ist allerdings zu beachten, dass die Operationsdauer nicht 90 Minuten überschreiten sollte. Eine örtliche Betäubung ist oft bei kleineren Eingriffen angezeigt. Die jeweilige Methode der Betäubung oder Narkose dient dazu, die Operation reibungslos und für den Patienten schmerzfrei durchführen zu können.
Ausführung der Betäubung des Beines oder Fußes
Periphere Nervenblockade
Für eine periphere Nervenblockade werden einer oder mehrerer der Nerven des Beines betäubt. Die größten und wichtigsten Beinnerven sind der Ischiasnerv und der Femoralnerv. Bei der peripheren Nervenblockade wird ein Wirkstoff, der die Schmerzleitung unterbricht, in die Nähe des Nervs (unterhalb der Leiste oder z.B. am Kniegelenk) gespritzt, der den (sensiblen) Bereich versorgt, in dem operiert werden muss. Um eine effektive Wirkung zu erzielen, sind meist mehrere Einstiche an verschiedenen Bereichen erforderlich, weil mehrere größere Nerven in das Bein ziehen. Bei der Nervenblockade kann es zu einem kurzen unangenehmen Gefühl wie bei einem elektrischen Schlag kommen. Ansonsten bestehen meist keine Schmerzen beim Einstich, da vorher eine örtliche Betäubung des Areals erfolgt.
Es kann ein spezieller Nervenstimulator eingesetzt werden, um anhand von kurzen Muskelbewegungen zu erkennen, ob die Injektionsnadel richtig positioniert ist.
Bisweilen wird auch direkt im Ultraschallbild kontrolliert, ob die Betäubungsspritze an den Nerv gelangt. Es dauert ungefähr eine Viertelstunde, bis die periphere Nervenblockade vollständig wirkt und das Bein teilweise oder komplett schlaff und gefühllos wird. Für einige Stunden lässt sich das Bein dann nicht mehr oder kaum noch aktiv bewegen.
Mögliche periphere Nervenblockaden
- Die Ischiadikus-Blockade betäubt Anteile des Ischiasnervs und kann in unterschiedlichen Höhen gesetzt werden, beispielsweise als dorsale Ischiadikus-Blockade in das Gesäß, als anteriore Ischiadikus-Blockade an den vorderen oberen Oberschenkel, als distale Ischiadikus-Blockade über der Kniekehle oder an weiteren Bereichen.
- Die Femoralis-Blockade oder 3-in-1-Block wird in ein Geflecht aus Nerven gegeben, das sich unter der Leiste befindet.
- Die Psoaskompartment-Blockade wird im Lendenbereich verabreicht.
- Die Obturatorius-Blockade betäubt den Nervus obturatorius, der neben dem Schambein entlangzieht.
- Die Nervus-saphenus-Blockade wird in die Nähe feiner Nervenäste unter der Haut an der Innenseite des Knies gegeben.
- Der Fußblock wird in der Nähe des Sprunggelenks verabreicht.
- Der Nervus-peronaeus-Block wird an das Ende des Wadenbeins gesetzt.
Anschließende Schmerztherapie
In einigen Fällen ist es sinnvoll, einen kleinen Kunststoffschlauch (Katheter) in die Nähe der Nerven zu legen, um eine anschließende Schmerztherapie zu ermöglichen. Nach der Operation kann über den Katheter eine Zeit lang kontinuierlich und wiederholt ein örtliches Betäubungsmittel zur Schmerzbehandlung gespritzt werden.
Intravenöse Regionalanästhesie
Eine andere Möglichkeit zur Betäubung des Beines ist die intravenöse Regionalanästhesie. Bei dieser wird zunächst mit einer straffen Gummihülle, die vom Fuß bis zum Oberschenkel reicht, das Blut aus den Beinvenen gedrückt. Daraufhin kann eine Manschette um das Bein gelegt und der Betäubungswirkstoff in eine Vene injiziert werden. Die Schmerzausschaltung wirkt nach fünf bis zehn Minuten und verschwindet nach einiger Zeit wieder. Am Ende des Eingriffs wird die Manschette wieder abgenommen.
Örtliche Betäubung
Bei einer örtlichen Betäubung oder Lokalanästhesie wird der Wirkstoff zur Betäubung direkt in das Gewebe am Operationsort hineingespritzt.
Mögliche weitere Maßnahmen
Unterstützend zu den oben genannten Verfahren kann ein Beruhigungsmedikament gegeben werden (Sedierung). Vor allem bei längeren Operationen kann dies für den Patienten sinnvoll sein. Das bewusste Erleben der langen Operation wird ihm durch den Schlaf erspart.
In manchen Fällen muss von einer Regionalanästhesie oder örtlichen Betäubung in eine Narkose (Allgemeinanästhesie) gewechselt werden. Vor allem kann dies notwendig werden, wenn die Schmerzhemmung durch die andere Methode nicht vollständig ist und eine weitere Spritze nicht möglich ist. Auch wenn sich die jeweilige Betäubung zu sehr im Körper ausbreitet, kann eine Narkose angezeigt sein. Der Narkosewirkstoff wird in eine Vene injiziert. In der Narkose kann der Patient nichts mehr bewusst wahrnehmen und verspürt auch keine Schmerzen mehr. Vergleichbar ist der Narkosezustand etwa mit einer Tiefschlafperiode. Damit eine ausreichende Zufuhr von Sauerstoff gewährleistet ist, muss dann der Patient beatmet werden. Dies geschieht entweder über eine spezielle Maske oder über einen Schlauch (Tubus), der in die Luftröhre gelegt wird (Intubation). Ein Vorteil der Intubation ist, dass kein Speisebrei aus dem Magen und keine Speichelflüssigkeit in die Atemwege gelangen. Um den Tubus einzuführen, müssen Wirkstoffe zur Muskelerschlaffung (Muskelrelaxantien) gespritzt werden. Diese sind meist auch für die jeweilige Operation von Vorteil. Ein modernes System zur Beatmung ist die Larynxmaske, eine Maske, die sich über dem Kehlkopf befindet. Die Larynxmaske stellt gewissermaßen einen Kompromiss aus Maske und Tubus dar.
Weitere Möglichkeiten stellen die Periduralanästhesie und die Spinalanästhesie dar, beides sind Betäubungen am Rückenmark. Die einzelnen Maßnahmen können unter Umständen auch nebeneinander im selben Eingriff vorgenommen werden.
Während und nach den Verfahren der Schmerzausschaltung wird der Patient überwacht.
Komplikationen
Neben den Risiken durch die Operation selbst können auch durch die örtliche Betäubung, Regionalanästhesie oder Narkose Komplikationen verursacht werden. Blutungen, Nachblutungen und Blutergüsse im Einstichbereich können vorkommen. Entzündungen (z. B. Abszesse = abgekapselte Entzündungsherde), Reizungen oder abgestorbene Gewebestellen können nicht ausgeschlossen werden. Eine Infektion kann sehr selten auch über die Blutbahn im Körper verteilt werden (Sepsis). Wird ein Nerv geschädigt, so kann es zu Sensibilitätsstörungen, Lähmungserscheinungen oder anderen Funktionsausfällen kommen.
Bei versehentlicher Injektion der Medikamente in eine Arterie (Schlagader) können die Wirkungen verstärkt werden. Unter Umständen können dadurch weitere Probleme entstehen. Allergische Reaktionen verschiedenen Schweregrades, insbesondere durch die eingespritzten Mittel, sind möglich. Manchmal kann Übelkeit und Erbrechen hervorgerufen werden. Äußerst selten können je nach Einstichstelle auch innere Organe in Mitleidenschaft gezogen werden.
Bei der Psoaskompartment-Blockade kann in Einzelfällen eine Querschnittslähmung hervorgerufen werden.
Bei der intravenösen Regionalanästhesie kann es zusätzlich durch eine zu enge Manschette zu Problemen kommen.
Speziell bei der Narkose bestehen weitere Risiken. In manchen Fällen zieht sich die Luftröhre krampfartig zusammen. Eine ausgesprochen seltene, aber lebensgefährliche Komplikation ist die maligne Hyperthermie, bei der es durch Stoffwechselverschiebungen zu starker Temperaturerhöhung kommt.
Nach einer Intubation kann durch den Beatmungsschlauch ein Reizzustand im Hals mit Schmerzen und Husten bestehen. Nicht auszuschließen sind Verletzungen im Rachenbereich, an den Stimmbändern sowie auch an den Zähnen.
Prognose
Durch die Auswahl des geeigneten Verfahrens kann in den meisten Fällen eine effektive Schmerzausschaltung während des Eingriffs ermöglicht werden. Die weitere Prognose richtet sich nach der Operation beziehungsweise der Grunderkrankung.
Hinweise
Vor der Operation
Vor der Einleitung vieler Anästhesiemaßnahmen muss der Patient eine bestimmte Zeit mehr oder weniger nüchtern bleiben. Bis sechs Stunden vorher dürfen kleinere Portionen gegessen und getrunken werden, ab diesem Zeitpunkt ist Essen, Trinken sowie auch Rauchen nicht mehr erlaubt. Bis zu zwei Stunden vorher dürfen allerdings noch geringe Mengen Wasser, Tee oder Limonade getrunken werden. Arzneimittel können auch noch kurz vorher mit etwas Wasser genommen werden. Bei Nichtbeachtung muss der Arzt darüber informiert werden, eventuell muss der Eingriff verschoben werden.
Möglicherweise müssen verschiedene Medikamente, die der Patient sonst einnimmt, in Absprache mit dem Arzt abgesetzt werden. Es empfiehlt sich oft, ein Beruhigungsmedikament am selben Tag oder am Abend vor der OP zu geben.
Körperschmuck (inklusive Piercings), Kontaktlinsen, herausnehmbare Zahnprothesen und Ähnliches muss vor dem Eingriff abgelegt werden. Auch Kosmetika sollten weggelassen werden.
Nach der Operation
In manchen Fällen muss der Patient nach dem Eingriff auf der Intensivstation überwacht werden.
Falls die Operation unter ambulanten Bedingungen erfolgt, so muss der Patient beachten, dass er aufgrund der teils noch bestehenden Medikamentenwirkung für 24 Stunden kein Auto, keine anderen Verkehrsmittel und keine Maschinen selbst bedienen darf. Daher sollte er sich abholen lassen. Bedeutsame Entscheidungen sollten ebenfalls vertagt werden. Weitere Arzneimittel sollten in dieser Zeit nur in Rücksprache mit dem Arzt eingenommen werden.
Bei Auffälligkeiten, die auf Komplikationen hinweisen könnten, sollte baldmöglichst der Arzt kontaktiert werden.
aktualisiert am 16.11.2023