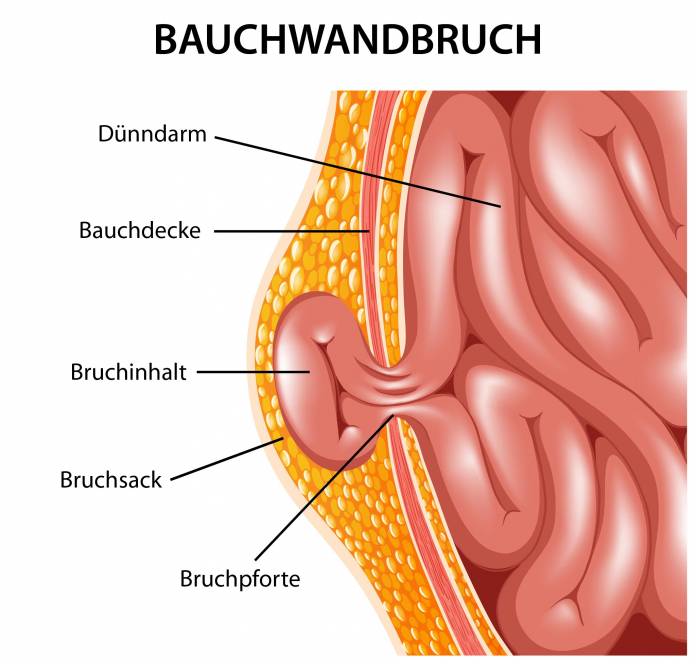
Bauchwandbrüche
Bei einem Bauchwandbruch (Hernie) legen sich Bauchorgane durch eine Spalte (Bruchpforte) innerhalb der Bauchdecke in eine Ausstülpung (Bruchsack), die mit Bauchfell, also der inneren glatten Haut, die die Organe sowie das Bauchrauminnere umschließt, ausgekleidet ist.
Ursachen von Bauchwandbrüchen
Bauchwandbrüche können entweder angeboren oder im Laufe des Lebens erworben sein. Es kann auch eine Neigung zu Hernien in der Familie bestehen. Eine Bruchbildung ist unter anderem häufig bei wiederholter Bauchpresse durch chronische Verstopfung, bei Mangelernährung, bei Druck im Bauchraum oder bei ständigem Hochheben schwerer Gegenstände. Brüche findet man vor allem dort, wo erschlafftes, instabiles oder vorgeschädigtes Gewebe in der Bauchdecke besteht.
In der Bauchwand gibt es mehrere Arten von Hernien:
- Nabelbruch: Bei einem Nabelbruch befindet sich die Bruchpforte direkt im Bauchnabel oder in unmittelbarer Nähe. Diese Form tritt häufig bei dickleibigen Frauen, die mehrmals schwanger waren, auf.
- Oberbauchbruch: Ein Oberbauchbruch befindet sich im oberen Bereich der Bauchwand zwischen Bauchnabel und Brustbein.
- Narbenbruch: Eine andere Ursache besteht bei einem Narbenbruch. Nach jeder Operation im Bauchraum entsteht eine mehr oder weniger große Narbe. Treten die durchtrennten und vernähten Bauchmuskeln wieder auseinander, können sich Eingeweide in die Lücke hineinschieben.
- Leistenbruch: Eine weitere Form eines Eingeweidebruchs stellt der Leistenbruch dar, der an anderer Stelle besprochen wird. Leistenbrüche treten insgesamt häufiger als Bauchwandbrüche auf.
Falls Eingeweide in den jeweiligen Bruch geraten, so kann Darm oder anderes Gewebe so in die Lücke gezwängt werden, dass die Durchblutung vermindert oder unterbunden ist. Ein Darmverschluss (Ileus) kann sich ergeben, es besteht die Gefahr, dass durch die Gewebeschädigung ein Darmdurchbruch mit Austritt von Darminhalt und nachfolgender Bauchfellentzündung (Peritonitis) verursacht wird. Eine solche Bauchfellentzündung ist lebensbedrohlich.
Symptome bei Bauchwandbrüchen
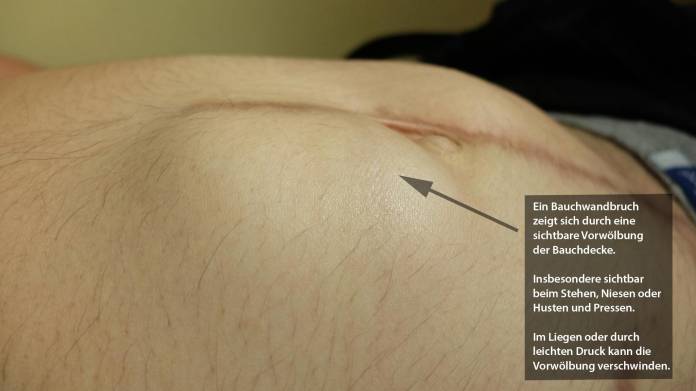
Bemerkt wird eine meist weichliche Schwellung an der jeweiligen Stelle der Bauchwand. Beim Husten oder bei der Bauchpresse tritt die Schwellung weiter hervor. Vor allem bei Einklemmung können mehr oder weniger starke Schmerzen bestehen.
Diagnose
Bereits durch die Symptomatik, durch den Anblick und die Tastuntersuchung ergibt sich die Diagnose. Der Patient kann auch gebeten werden, zu husten, um festzustellen, ob sich der Bruch weiter vorwölbt. Versucht werden kann auch, ob sich der Bruch zurückdrücken (reponieren) lässt.
Differenzialdiagnose
Tumoren der Bauchwand können zumeist sicher von Hernien unterschieden werden. Manchmal werden echte Nabelhernien mit falschen, die direkt über dem Nabel liegen, verwechselt.
Therapie
Konservative Therapie
Nichtoperative Behandlungsmethoden wie beispielsweise das Anlegen eines Stützkorsetts oder eines strammen Bruchbands besitzen keinen Nutzen, können jedoch sogar weitere Schäden verursachen. Ohne operative Behandlung bleibt eine Bruchpforte offen.
Operation
Die operative Therapie ist die einzige Maßnahme, die erfolgversprechend ist. Bei minderdurchbluteten eingeklemmten Darm- beziehungsweise Eingeweideabschnitten besteht ein Notfall, der umgehend einer Operation bedarf.
Rezidive, also Brüche, die nach einer vorangegangenen Hernien-OP wieder auftreten, werden ebenso behandelt wie erstmalige Brüche. Allerdings bestehen Probleme in der oft vorhandenen Vernarbung und besonders in den Kunststoffnetzen, die eventuell eingesetzt wurden.
Die Bruchoperation erfolgt entweder in Vollnarkose oder in Regionalanästhesie, also in Betäubung eines größeren Körperbereiches.
Prinzipiell muss der Inhalt des Bauchwandbruches zurückgeschoben werden und die Bruchstelle so verschlossen werden, dass an dieser Stelle nicht wieder eine Hernie entsteht.
Bei der offenen Operation mittels Bauchschnitt wird der Bruchsack freigelegt. Die Bruchpforte wird aufgesucht und der Bruchinhalt wieder in den Bauchraum versetzt. Manchmal müssen Gewebeanteile entfernt werden. Bei bestimmten Zuständen muss auch ein Zugang zur Bauchhöhle über einen Schnitt geschaffen werden, wie beispielsweise bei einem durch mangelnde Blutzufuhr geschädigtem Darmanteil, der entfernt werden muss und daraufhin die gesunden Schnittränder vernäht werden müssen.
Es folgt ein Verschluss der Lücke (Bruchpforte). Dazu bestehen mehrere Möglichkeiten.
Manchmal reicht lediglich eine direkte Naht der jeweiligen Schichten der Bauchdecke aus. Dies ist nur dann erfolgreich, wenn die Hernie klein und die Spannungseinwirkung gering ist.
Bei der Fasziendoppelung wird die Muskelhülle (Faszie) an den Rändern überlagernd vernäht. Es ergibt sich ein vergrößertes vernarbtes Areal und somit eine erhöhte Festigkeit.
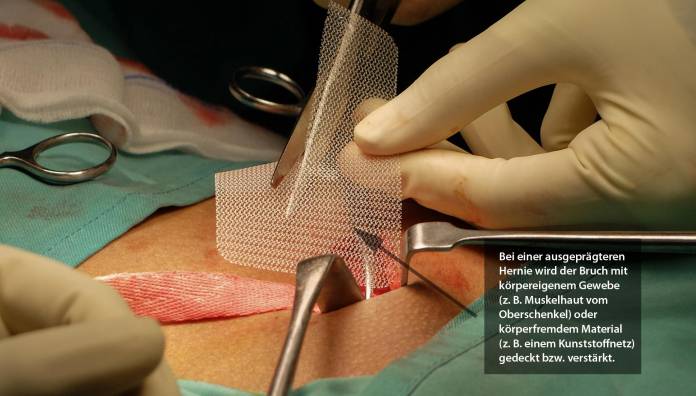
Ist die Hernie ausgedehnter, so muss sie mit zusätzlichem eingenähtem Material verstärkt werden. Verwendet werden entweder Fremdmaterialien wie beständige Kunststoffnetze, oder Gewebe aus anderen Bereichen des Körpers des Patienten, beispielsweise von der Oberschenkel-Muskelhülle.
Heutzutage kann häufig eine Operation mittels Bauchspiegelung (Laparoskopie) erfolgen. Über einen kleinen Einschnitt in der Bauchnabelgegend wird dabei ein optisches Gerät (Laparoskop), an dessen Ende eine kleine Videokamera und eine Lichtquelle sitzen, in die Bauchhöhle eingeschoben. Über weitere Öffnungen werden bestimmte benötigte Instrumente eingeführt. Um den Einblick zu verbessern, wird der Bauchraum mit CO2-Gas aufgebläht. Das Bild der Mini-Kamera wird live auf einem Monitor dargestellt. Der Bruchsackinhalt wird bei der Bauchspiegelung von innen aus dem Bauchwandbruch wieder in den Bauchraum hineingezogen. Ist dies erfolgt, wird die Lücke meist mit einem Kunststoffnetz verschlossen.
Gegebenenfalls werden ein oder mehrere Drainageschläuche eingelegt, die nach einigen Tagen wieder herausgezogen werden können.
Mögliche Erweiterungen der Operation
Bestimmte Gegebenheiten, Probleme oder Komplikationen können es erforderlich machen, das Operationsverfahren zu verändern, beispielsweise von der Bauchspiegelung zu einem offenen Schnitt an der Bauchdecke umzuschwenken.
Komplikationen
Es besteht die Möglichkeit, dass Organe in der Nähe des Operationsbereiches in Mitleidenschaft gezogen werden. Dies gilt besonders dann, wenn sie durch die Bruchpforte vorgefallen sind. Im schlimmsten Fall wird der Darm verletzt, wodurch Darminhalt durch die Öffnung in die Bauchhöhle treten und eine lebensbedrohliche Bauchfellentzündung hervorrufen kann.
Eventuell eingenähte Kunststoffnetze werden mitunter vom Körper abgestoßen. Es kann zu Verwachsungen kommen, unter Umständen auch zwischen einem Kunststoffnetz und Darmbereichen.
Des Weiteren kann es durch die Operation zu Blutungen, Nachblutungen, Infektionen, Wundheilungsstörungen und überschießender Narbenbildung mit funktionellen und ästhetischen Nachteilen kommen. Nervenverletzungen können ein meist vorübergehendes, selten auch dauerhaftes Taubheitsgefühl bedingen. Schmerzen können auftreten. Allergische Reaktionen unterschiedlichen Schweregrades sind möglich.
Hinweis: Dieser Abschnitt kann nur einen kurzen Abriss über die gängigsten Risiken, Nebenwirkungen und Komplikationen geben und erhebt keinen Anspruch auf Vollständigkeit. Das Gespräch mit dem Arzt kann hierdurch nicht ersetzt werden.
Prognose
Die Hernien-OP ist eine eher weniger schwierige und häufig durchgeführte chirurgische Maßnahme. Eine Zweitoperation ist allerdings oft umständlicher und hat eine etwas höhere Komplikationsrate. Es nimmt normalerweise mehrere Monate Zeit in Anspruch, bis sich im operierten Bruchbereich eine gute Stabilität ergibt. Dies ist jedoch weiterhin eine gefährdete Stelle, was erneute Bruchbildung betrifft. Ein solches Bruchrezidiv kann besonders dann auftreten, wenn eine starke Belastung auf die Bauchdecke einwirkt, z.B. bei schwerem Heben, starkem Husten und intensiv ausgeübtem Sport. Zu hohes Körpergewicht kann ebenfalls zu einem Wiederauftreten der Hernie führen. Erneute Brüche sind in den zwei Jahren nach der Operation am häufigsten.
Hinweise
Vor der Operation
Falls gerinnungshemmende Arzneimittel wie Marcumar® oder Aspirin® eingenommen werden, müssen diese meist in Absprache mit dem Arzt vorübergehend abgesetzt werden.
Nach der Operation
Falls der Patient bereits am Operationstag aus der Klinik entlassen wird, sollte er sich abholen lassen. Ein Auto sollte ebensowenig selbst gesteuert werden wie andere Maschinen. Auch wichtige Entscheidungen sollten vertagt werden.
Besonderheiten und Symptome, die auf Komplikationen hindeuten könnten, sollten den Patienten veranlassen, kurzfristig den Arzt zu kontaktieren.
aktualisiert am 23.01.2020