Kehlkopfentfernung
Eine Kehlkopfentfernung (Laryngektomie) kann bei einem Tumor im Bereich des Kehlkopfes notwendig werden. In den meisten Fällen ist Kehlkopfkrebs (Larynxkarzinom) der Anlass für diese Operation. Zu den Anteilen des Kehlkopfes gehören der Kehldeckel und die Stimmbänder (Stimmlippen). Der Kehldeckel verschließt den Atemweg beim Schluckvorgang und verhindert, dass Nahrung in die Luftröhre gelangt. Die Stimmbänder ermöglichen es, die Stimme zu bilden. Nach der Kehlkopfentfernung fallen beide Funktionen weg. Die Luftröhre erhält eine Verbindung nach außen vorne am Hals (Tracheostoma). Dadurch können Operierte auch ohne Kehlkopf essen. Um nach der Kehlkopfentfernung sprechen zu können, gibt es einige Möglichkeiten, die Stimme zu ersetzen.

Wann muss der Kehlkopf entfernt werden?
Eine Kehlkopfentfernung kann bei Kehlkopfkrebs (Larynxkarzinom) notwendig werden. Die hauptsächlichen Risikofaktoren für Kehlkopfkrebs stellen Rauchen und Alkohol dar. Substanzen wie Asbest können ebenfalls die Gefahr erhöhen, an dem bösartigen Tumor zu erkranken.
Ob eine Kehlkopfentfernung, eine Teilentfernung oder keine Operation durchgeführt wird, entscheidet sich nach der Lage und dem Stadium des Tumors. Von der Lage her werden unterschieden:
- supraglottisches Karzinom (Kehlkopfkrebs oberhalb der Stimmlippen)
- glottisches Karzinom oder Glottiskarzinom (Stimmlippenkarzinom, etwa zwei Drittel der Fälle von Kehlkopfkrebs)
- subglottisches Karzinom (Krebs unterhalb der Stimmlippen, tritt hier sehr selten auf)
Ein Kehlkopfkarzinom oberhalb oder an den Stimmlippen wird in fortgeschrittenen Fällen (Stadien T3 und T4a) mittels einer Kehlkopfentfernung oder Teilentfernung behandelt. In weniger fortgeschrittenen Fällen (Stadien T1 und T2) wird meist eine Entfernung des Tumors mittels Laser über den Mund durchgeführt (transorale laserchirurgische Resektion). Bei einem Kehlkopfkarzinom unterhalb der Stimmlippen kommt in den meisten Fällen (Stadium T1 bis T4a) eine Kehlkopfentfernung in Betracht.
In einzelnen Fällen kann die Wahl der Behandlungsmaßnahme abweichen. Bei Tumoren vom Stadium T4b ist eine Operation meist nicht sinnvoll.
Info: Einige verdächtige Symptome können auf Kehlkopfkrebs hinweisen. Wenn der Tumor an den Stimmbändern oder in der Nähe sitzt, kommt es meist zu Heiserkeit. Sitzt er an einem anderen Bereich des Kehlkopfes, bestehen zunächst oft keine Symptome. Heiserkeit zeigt sich, wenn sich der Tumor in den Stimmbandbereich ausgedehnt hat. Jeder Mensch, bei dem eine Heiserkeit mehr als zwei oder drei Wochen anhält, sollte dies kontrollieren lassen. Bei Kehlkopfkrebs können sich auch ein chronischer Husten, ein störendes Fremdkörpergefühl, Schluckbeschwerden und Schmerzen entwickeln. Bei Fortschreiten des Kehlkopftumors kommt es zu Atemproblemen. Wie bei allen bösartigen Tumoren können sich Tochtergeschwülste (Metastasen) bilden.
Selten handelt es sich bei Tumoren, bei denen der Kehlkopf entfernt werden muss, um andere Formen von Krebs. Die Kehlkopfentfernung kann sinnvoll sein, wenn sich Krebsgeschwülste aus der Nähe auf den Kehlkopf ausgebreitet haben. Sie kann ebenfalls in Frage kommen bei Tochtergeschwülsten (Metastasen), die sich von Tumoren aus anderen Geweben abgesiedelt haben.
Außerdem können schwere Schäden des Kehlkopfes nach Verletzungen oder aufgrund von Nebenwirkungen einer Strahlentherapie die Operation erforderlich machen.
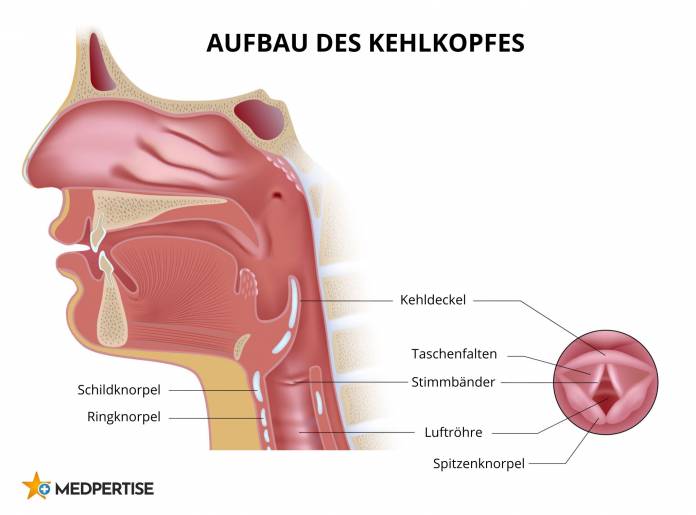
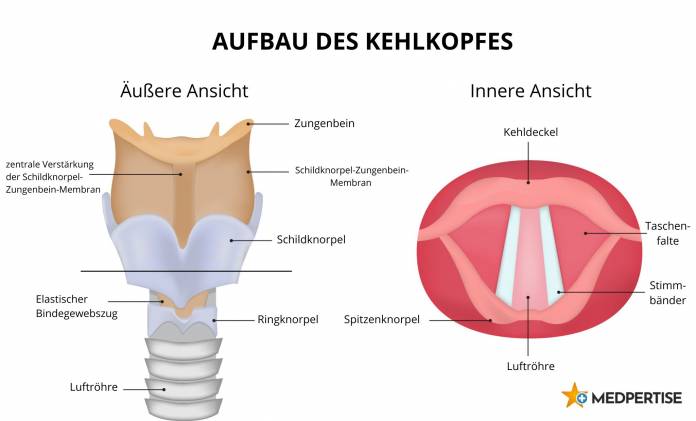
Diagnose und Voruntersuchungen
In einem Diagnosegespräch erfolgt eine Befragung des Patienten (Anamnese), unter anderem auf Risiken wie Zigarettenrauch und Alkoholkonsum. Daraufhin wird eine körperliche Untersuchung, unter anderem durch Abtasten des Halses, durch den Arzt vorgenommen. Ebenfalls erfolgen eine HNO-Untersuchung mit Kehlkopfspiegelung (Laryngoskopie) und eine Blutentnahme. Mit bildgebenden Verfahren wie Ultraschall, Röntgen und Computertomographie kann der Befund dargestellt werden. Damit lässt sich auch die Operation planen. Beim Verdacht auf Krebs wird eine Gewebeprobe entnommen (Biopsie) und einer feingeweblichen Untersuchung (Histologie) unterzogen.
Steht fest, dass eine Kehlkopfoperation durchgeführt wird, finden Aufklärungsgespräche mit dem Operateur und mit dem Anästhesisten (Narkosearzt) statt. Abhängig vom allgemeinen Gesundheitszustand müssen gegebenenfalls weitere Voruntersuchungen wie ein EKG durchgeführt werden. Vor der Operation erfolgt auch eine sprach- und schlucktherapeutische Beratung in der Logopädie.
Durchführung
Eine Kehlkopfentfernung wird unter Vollnarkose durchgeführt. Je nach Befund erfolgt eine vollständige Entfernung (totale Laryngektomie) oder eine Teilentfernung des Kehlkopfes.
Für eine vollständige Entfernung wird an der Haut ein Einschnitt in Form eines U vorgenommen. Daraufhin wird der Kehlkopf von Schilddrüse, Zungenbein, Halsmuskulatur und weiterem umliegenden Gewebe getrennt und herausgenommen. Dabei wird die Luftröhre durchschnitten und mit der Öffnung nach außen in der Haut vernäht. Atemweg und Speiseweg sind nun dauerhaft voneinander abgetrennt. Im Anschluss wird eine Magensonde eingeschoben, damit der Patient in den folgenden ein bis zwei Wochen ernährt werden kann. In den Luftröhrenstumpf wird vorübergehend zur Atmung eine spezielle Kanüle eingeführt.
Eine Teilentfernung kann bei kleineren Tumoren ausreichen. Die Operation kann verschiedene Anteile des Kehlkopfes betreffen. Eine Form der Teilentfernung ist die Entfernung der Stimmlippen. Eine teilweise Entfernung des Kehlkopfes kommt häufig ohne einen ausgedehnten Hautschnitt aus und kann über kleine Zugänge (minimal-invasiv, endoskopisch) erfolgen. Eine Operation über den Mund (transoral) kann ebenfalls in Frage kommen. Nach einer Teilentfernung ist es oft noch möglich, zu schlucken und mit gewohnter Stimme zu sprechen.
Nach dem Eingriff zur Kehlkopfentfernung kann eine Röntgenuntersuchung erfolgen, damit festgestellt werden kann, ob der Schlund noch einen Defekt aufweist. Die gesamte Operation kann fünf bis neun Stunden dauern.
Mögliche Erweiterungen der Operation
In einigen Fällen müssen Anteile umgebender Organe und Strukturen, zum Beispiel der Schilddrüse oder des Rachens, mit herausgenommen werden. Ebenfalls müssen oft Lymphknoten, in die die Lymphflüssigkeit aus dem Kehlkopfbereich abgeleitet wird, mit entfernt werden. Dieser Eingriff wird als Neck dissection bezeichnet. Durch die Lymphknotenentfernung lassen sich etwaige bereits gestreute Tumorzellen entfernen, die sich in den Lymphknoten befinden. Das Risiko für eine weitere Ausbreitung von Metastasen wird vermindert.
Komplikationen oder unerwartete Befunde können eine Erweiterung oder Abänderung der Operationsmethode erfordern.
In vielen Fällen von Kehlkopfkrebs empfiehlt es sich, eine Strahlentherapie vorzunehmen. Diese kann als alleinige Behandlung oder vor einer operativen Entfernung durchgeführt werden. Eine Chemotherapie erfolgt meist nur zusätzlich zu einer Bestrahlung.
Komplikationen
Organe und Strukturen in der Nähe des Operationsgebietes können bei dem Eingriff beschädigt werden. Es kann zu Blutungen, Nachblutungen und Blutergüssen sowie Infektionen kommen. Durch Verletzung von Nerven im Bereich der Operation kann es zu Taubheitsgefühl, Lähmungserscheinungen oder weiteren Ausfällen kommen. Diese Probleme können vorübergehend, manchmal auch dauerhaft bestehen. Wundheilungsstörungen und Narben können sich entwickeln, was in diesem Bereich zu schwerwiegenden Atemstörungen oder Schluckproblemen führen kann. Manchmal kommt es zu einer offenen Verbindung (Fistel) zwischen dem Rachen und der Haut oder der Luftröhre. Allergische Reaktionen können vorkommen. Oftmals kommt es zu einer Veränderung der Halsform nach dem Eingriff. Durch die liegende Atemkanüle kann es bei Druckeinwirkung zu Geschwüren kommen.
In einer Studie aus den USA zeigte sich, dass Erfahrung eine Rolle bei den Operationsergebnissen spielt: Je mehr Kehlkopfentfernungen in einem Krankenhaus durchgeführt werden, desto geringer ist die Rate an Komplikationen.
Erfolgsaussichten und Prognose
In vielen Fällen kann Kehlkopfkrebs durch eine Laryngektomie erfolgreich komplett entfernt werden. Bisweilen ist die Erkrankung jedoch so ausgedehnt, dass eine Heilung nicht mehr möglich ist, oder sie tritt entgegen der Annahme erneut auf. Bei circa 30 Prozent der Operierten kommt es zu einem Wiederauftreten des Tumors. Außerdem können zum Zeitpunkt des Eingriffs bereits Tochtergeschwülste (Metastasen) bestehen, die an anderer Stelle wachsen.
Auswirkungen einer Kehlkopfentfernung
Der Kehlkopf dient natürlicherweise dem Verschluss der Luftwege beim Schluckakt, so dass keine Nahrung in die Luftröhre gelangen kann, sowie der Erzeugung der menschlichen Stimme. Eine Kehlkopfentfernung bedeutet daher eine tiefgreifende Veränderung im Alltag. Die Atmung erfolgt nicht mehr durch Mund oder Nase, sondern durch die neu angelegte Luftöffnung an der Vorderseite des Halses. Weil es keine Verbindung mehr zwischen Atemwegen und Verdauungstrakt gibt, kann keine Nahrung aus dem Rachen in die Luftröhre eindringen. Schlucken ist möglich, kann aber erschwert sein.
Sprechen ist nicht mehr auf normalem Wege möglich. Dieses Problem kann durch verschiedene Maßnahmen und Hilfsmittel umgangen werden:
- Der Patient kann eine so genannte Ösophagusstimme (Ruktusstimme) erlernen, bei der Luft geschluckt wird und über die Speiseröhre wieder nach oben gelassen wird. Das ermöglicht es, mit Mundraum und Rachen Sprache zu erzeugen. Diese Stimme hört sich „rülpsend“, rau und krächzend an, ermöglicht aber eine nahezu problemlose Mitteilung.
- Eine andere Möglichkeit der Stimmerzeugung bietet ein elektronisches Gerät, das die Stimme des Patienten hörbar macht. Diese elektronische Sprechhilfe vibriert und wird auf die Haut aufgesetzt. Die Schwingungen werden durch das Gewebe in den Rachen geleitet und der Betroffene kann Wörter formen, die durch die Vibrationen gut hörbar werden.
- In manchen Fällen wird im Rahmen der Operation ein spezielles Sprechventil eingeführt (Stimmprothese). Das Ventil befindet sich in einer angelegten Öffnung zwischen Luftröhre und Speiseröhre. Wird beim Ausatmen die Atemöffnung nach außen verschlossen, strömt die Luft durch das Ventil und die entstehende Stimme kann zum Sprechen genutzt werden.
Im Übrigen ist nach Kehlkopfentfernung aufgrund des fehlenden Durchströmens der Luft durch die Nase der Geruchssinn erheblich vermindert oder fehlt ganz. In der Nase bilden sich leicht Krusten.
Die Luftröhrenöffnung am Hals bedeutet eine neue Situation, auf die besonders geachtet werden muss. Die Öffnung sollte freigehalten werden und beispielsweise mit einem dünnen Tuch vor dem Eindringen von Fremdkörpern bewahrt werden. Gebildeter Schleim muss immer wieder herausgesaugt werden. Zur Unterstützung muss regelmäßig inhaliert werden und geeignete Mittel sollten auf die Schleimhaut aufgetragen werden.
Während des Duschens oder Badens muss verhindert werden, dass Wasser in die Atemöffnung eindringt. Schwimmen kann der Patient lediglich mit besonderen unterstützenden Hilfsmitteln.
Eine weitere Folge der Kehlkopfentfernung ist, dass beim Stuhlgang nicht mehr so stark wie vorher gepresst werden kann.
Ein bis zwei Wochen nach dem Eingriff kann die Ernährung wieder auf normalem Wege erfolgen. Die Heilungsdauer beträgt zwei bis vier Wochen. Der Patient sollte nach der Operation für etwa einen Monat keine starken körperlichen Belastungen vornehmen. Zeigen sich nach dem Eingriff Auffälligkeiten, die auf Komplikationen hindeuten, sollte umgehend der Arzt konsultiert werden.
Quellen anzeigenQuellen ausblenden
- AWMF – S3-Leitlinie Diagnostik, Therapie und Nachsorge des Larynxkarzinoms: https://register.awmf.org/de/leitlinien/detail/017-076OL (online, letzter Abruf: 18.05.2023)
- Deutscher Bundesverband für Logopädie e.V. – Laryngektomie: https://www.dbl-ev.de/erwachsene/laryngektomie (online, letzter Abruf: 18.05.2023)
- MedlinePlus, Josef Shargorodsky, David Zieve, Brenda Conaway – Laryngectomy: https://medlineplus.gov/ency/article/007398.htm (online, letzter Abruf: 19.05.2023)
- Deutsches Ärzteblatt, Catrin Marx – Laryngektomie: Erste digitale Sprechhilfe: https://www.aerzteblatt.de/archiv/30939/Laryngektomie-Erste-digitale-Sprechhilfe (online, letzter Abruf: 20.05.2023)
aktualisiert am 06.06.2023