Candidiasis - Kandidose - Soor
Die Candidose manifestiert sich vor allem bei einer Immunschwäche
Die zu den Sprosspilzen gehörenden Candida ssp. sind die Verursacher der Candidiasis (synonym: Kandidose oder Soor). Häufigster Erreger ist dabei Candida (C.) albicans. Daneben werden heute auch C. tropicalis, C. parapsilosis, C. glabrata und C. krusei zunehmend in klinischen Fällen nachgewiesen.
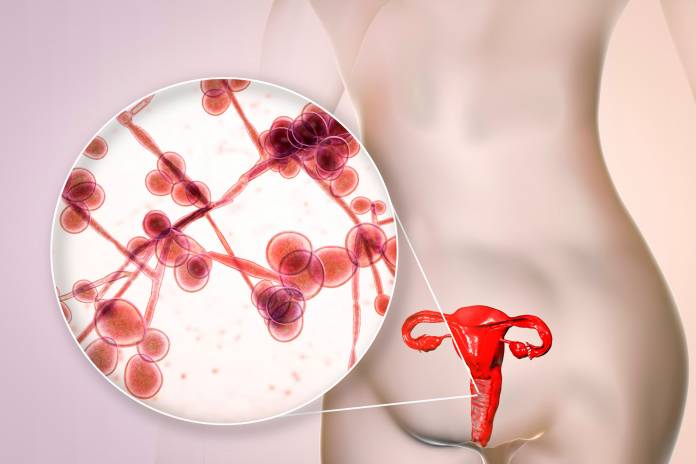
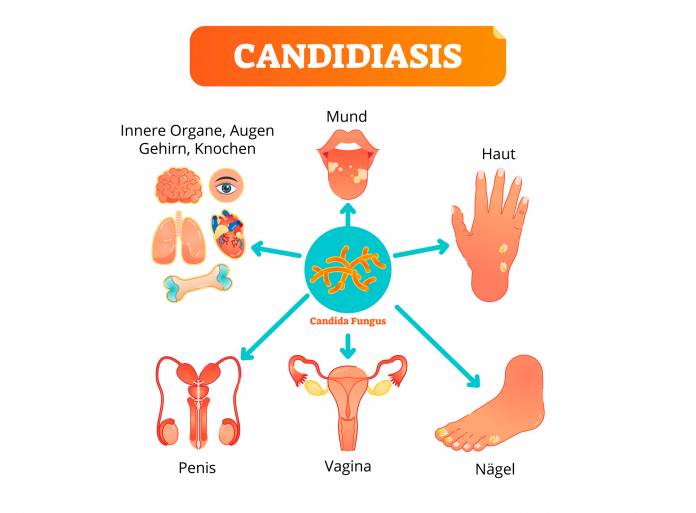
C. albicans ist als Saprophyt ubiquitär (allgegenwärtig) verbreitet und lässt sich auch bei Gesunden im Mund, Darm und Vagina nachweisen. Bei eingeschränkter zellulärer Immunität (Immunschwäche) oder bei Störungen der physiologischen bakteriellen Flora, wie zum Beispiel während einer antibiotischen Therapie, kann es zur lokalen oder systemischen Candidiasis kommen.
Neben der endogenen Infektion (im Innern) können Candida ssp auch direkt von Mensch zu Mensch, zum Beispiel durch Sexualverkehr, übertragen werden. Auch sind nosokomiale Infektionen (Infektionen im Krankenhaus) möglich. Eine intakte T-zelluläre Funktion verhindert in der Regel eine Invasion von Candida ssp durch die Haut. Kommt es bei einer Immunschwäche zur Invasion des Erregers in die Blutbahn, resultiert bei verminderter Phagozytenfunktion eine isolierte viszerale oder generalisierte Candidiasis (den ganzen Körper betreffend).
Als begünstigende Faktoren gelten dabei insbesondere Diabetes mellitus, Immunsuppression (z. B. HIV/AIDS) bzw. immunsuppressive Therapien (z. B. Glukokortikoide, Zystostatika), aber auch eine antibiotische Therapie. Daneben stellen auch Verbrennungen, länger liegende medizinische "Devices", wie zum Beispiel Blasen- oder Venenkatheter, eine länger dauernde intensivmedizinische Behandlung, Organtransplantation, herzchirurgische Eingriffe wichtige Risikofaktoren für eine systemische Candidiasis dar.
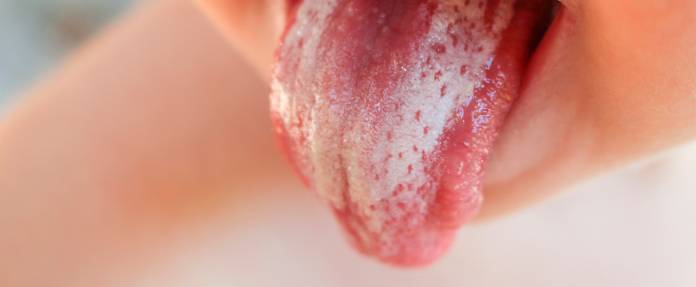
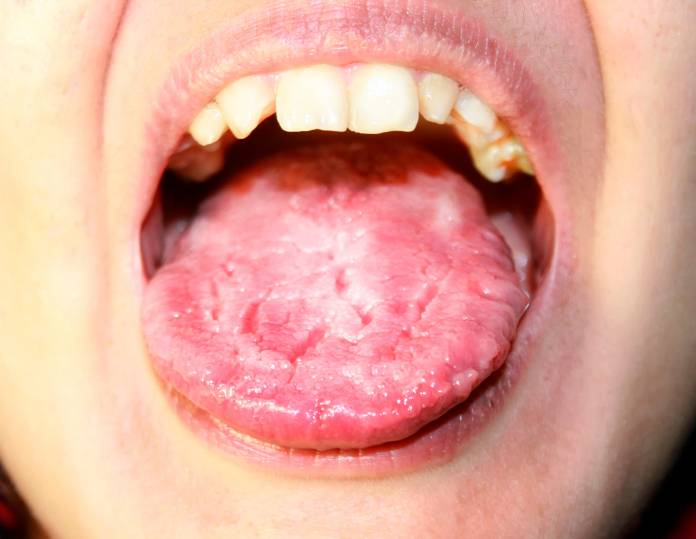
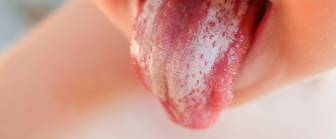
Symptome einer Candidiasis /eines Soors
Im klinischen Alltag werden Kandidosen (Soor) heute, nicht zuletzt wegen der Multimorbidität (Mehrfacherkrankungen) der Patienten, zunehmend häufiger beobachtet. Diagnostisch schwierig ist dabei, dass die nach Eintritt der Erreger in die Blutbahn zu beobachtenden subfebrilen oder febrilen Temperaturen sowie die klinische Symptomatik unspezifisch sind.
Oftmals wird eine systemische Candidiasis daher erst verzögert diagnostiziert. Daher kann es in Folge der hämatogenen Aussaat der Erreger zum multiplen Organbefall kommen.
Komplikationen sind daher u.a. eine Endokarditis (Entzündung der Herzinnenhaut), Endophthalmitis (Infektion im Inneren des Auges) oder Osteomyelitis (Infektion des Knochenmarks).
Therapie der Candidiasis (Soor)
Bei Verdacht auf eine systemische Candidiasis gilt die Entfernung aller Katheter als wichtigste Maßnahmen, da diese oftmals mit Candida ssp. kolonisiert sein können. Bei neutropenischen Patienten ist oftmals auch der Darm der Ausgangsort für die Candidiasis. C. parapsilosis wird oftmals bei katheter-assoziierten Fungämien nachwiesen. Bei einer Candida-Endokarditis bedarf es nicht selten des Klappenersatzes.
Therapeutisch stehen für eine systemische Candidiasis eine Reihe von wirksamen Antimykotika (Medikamente gegen Pilze), wie Amphotericin, Fluconazol, Caspofungin und Voriconazol zur Verfügung.
Die routinemäßige Empfindlichkeitstestung von Pilzen wird nicht von allen Labors durchgeführt. Sie spielt im klinischen Alltag derzeit noch eine untergeordnete Bedeutung, da die Resistenzlage mit Ausnahme von C. glabrata bislang als unproblematisch gilt. Bei Patienten mit klinisch relevanten Erkrankungen ist die mikrobiologische Diagnostik von Candida ssp von Bedeutung.
Diagnose der Candidiasis
Bei systemischer Candidiasis gelingt der Erregernachweis aus Blut, Liquor, Gelenkflüssigkeit und endotrachealen Absaugungen sowie Brochiallavagen. Da Candida ssp auch beim Gesunden in verschiedensten Untersuchungsmaterialien vorkommen kann, ist der Aussagewert von mikroskopischen Untersuchungen sowie kulturellen Anzüchtungen von Haut-, Mund-, Vaginalabstrichen, Sputum sowie Stuhl bei ambulanten Patienten oftmals als eher begrenzt einzuschätzen.
Dies gilt insbesondere umso mehr, da gerade im Praxisalltag die mikrobiologische Präanalytik erhebliche Defizite aufweist. Aus diesem Grunde sind Untersuchungen, mit denen eine "Dysbiose" abgeklärt oder eine quantitative Bestimmung der Candida ssp. im Stuhl ("mikrointestinales Ökogramm") veranlasst werden, eher der Paramedizin zuzuordnen. Aus wenig nachvollziehbaren Gründen finden diese, aus evidenz-basierter Sicht obsoleten Untersuchungen sowohl bei manchen Ärzten aber auch Patienten erheblichen Zuspruch.

Letzte Aktualisierung am 22.08.2023.