Ekzem (Juckflechte) | Dermatitis
Beim Ekzem handelt es sich um eine nicht-ansteckende Hauterkrankung
Das Ekzem, welches auch häufig als Dermatitis bezeichnet wird, ist eine häufige, nicht-ansteckende Hauterkrankung, bei der die Oberhaut (Epidermis) und die oberste Schicht (Zapfenschicht) der darunter liegenden Lederhaut (Corium) entzündet sind. In der akuten Phase eines Ekzems leiden die Betroffenen unter Beschwerden wie Hautrötung, Juckreiz, Krusten- und Blasenbildung oder einer Hautverdickung. Ekzeme können sowohl durch äußere Einflüsse (exogenes Ekzem), zum Beispiel als Kontaktekzem bei einer allergischen Reaktion, als auch infolge körpereigener Ursachen (endogenes Ekzem), wie bei der verstärkten Schuppenbildung beim seborrhoischen Ekzem, entstehen und werden in Abhängigkeit von ihrer Ursache noch einmal unterteilt. Schätzungen zufolge leiden bis zu einem Viertel aller Patienten, die einen Hautarzt aufsuchen, unter einem Ekzem. Insgesamt sind in Deutschland etwa zehn Prozent der Bevölkerung von diesem damit sehr verbreitetem Krankheitsbild betroffen.
Ursachen Dermatitis
Für ein Ekzem gibt es verschiedene Ursachen, aufgrund derer es zusätzlich eine genauere Bezeichnung erhält:
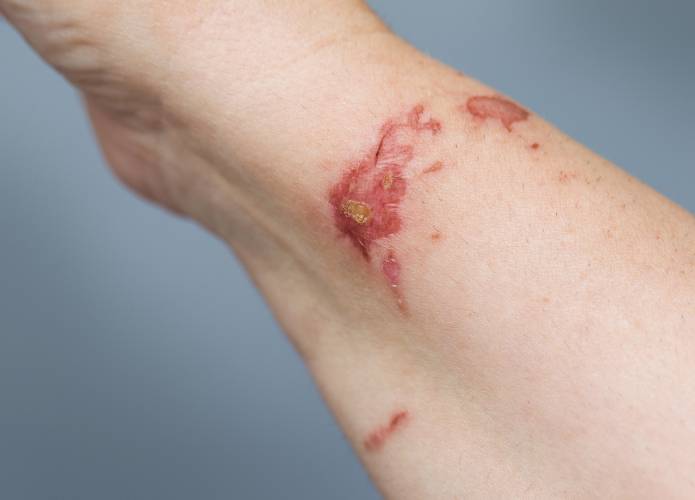
Allergisches Kontaktekzem
Das allergische Kontaktekzem (Kontaktdermatitis) tritt häufig bei Erwachsenen, seltener bei Kindern infolge des Kontaktes mit einem Allergieauslösendem Stoff auf. Dies können alle möglichen Stoffe aus dem täglichen Leben, wie zum Beispiel Kosmetika, Haarpflegemittel, Schmuck oder Kleidungsstücke sein.
Toxisches Kontaktekzem
Toxische Kontaktekzeme entstehen infolge einer Hautschädigung durch chemische Stoffe oder physikalische Einwirkungen und können auch Menschen betreffen, die nicht unter Allergien leiden. Zu den auslösenden Faktoren gehören UV-Strahlen (Sonnenbrand), Säuren, Laugen, Seife oder Lösungsmittel.
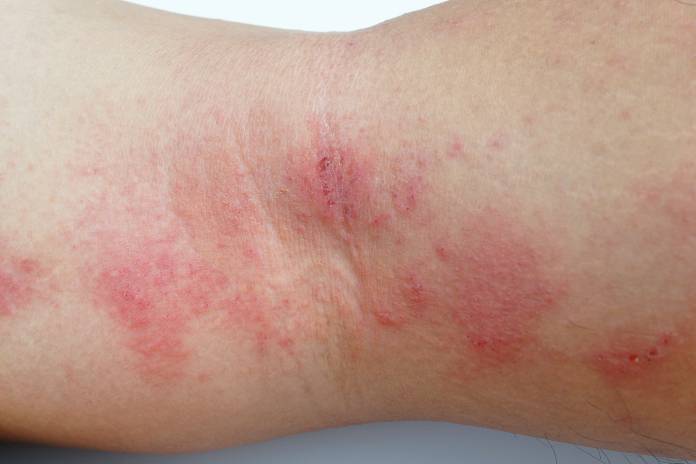
Atopisches Ekzem (Neurodermitis)
Das atopische Ekzem wird meist als Neurodermitis bezeichnet und ist insbesondere in den industrialisierten Ländern weit verbreitet (in einigen Ländern sind bis zu 20 Prozent der Kinder betroffen). Die Ursachen für die Entstehung einer Neurodermitis sind nicht klar definiert, jedoch kann man davon ausgehen, dass mehrere Faktoren wie eine genetische Veranlagung, eine Allergieneigung, eine Keimbesiedlung der Haut, die Lebensumstände oder die psychische Situation zusammenspielen (so genannte multifaktorielle Pathogenese).
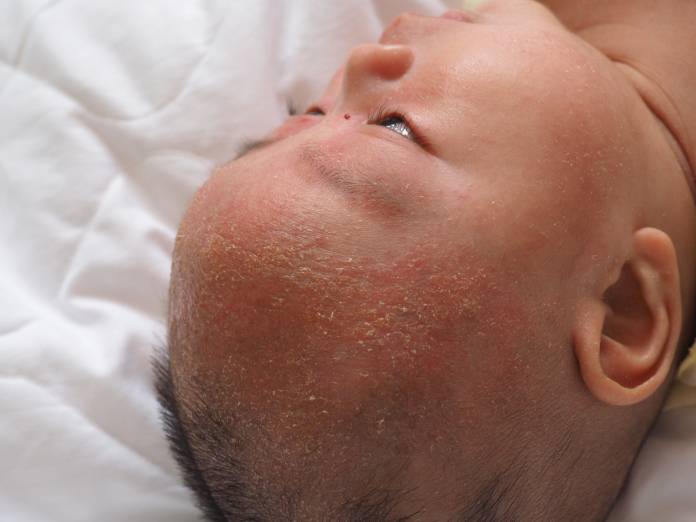
Seborrhoisches Ekzem
Das seborrhoische Ekzem tritt meist im Gesicht und an der Kopfhaut in Form von Schuppungen auf. Die Ursache für seine ist nicht abschließend geklärt, man vermutet jedoch ein Zusammenspiel aus genetischer Veranlagung (etwa bei der Hälfte der Menschen vorhanden), Klimafaktoren, Stress und einem geschwächten Immunsystem, die die Entzündung der Haarbälge durch Besiedlung mit Hefepilzen begünstigen. Der Mechanismus der Hauterneuerung ist gestört, so dass es zu vermehrter Abstoßung der Haut als große, fettige Schuppen kommt
Ekzem-Symptome
Allergisches Kontaktekzem
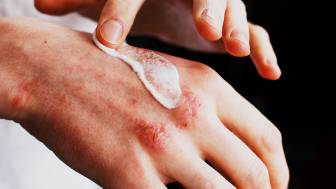
Das allergische Kontaktekzem ist der häufigste Ekzemtyp und tritt etwa ein bis zwei Tage nach dem Kontakt mit dem auslösenden Stoff auf. Es kommt zu einer Hautrötung, Wassereinlagerungen und Bläschen, die platzen und anschließend verkrusten können oder Schuppen bilden.
Toxisches Kontaktekzem
In dem Bereich der Haut, auf die die Sonnenstrahlen eingewirkt haben beziehungsweise mit dem der chemische Stoff in Kontakt gekommen ist, bildet sich eine Rötung mit Bläschen und Wassereinlagerungen.
Atopisches Ekzem (Neurodermitis)
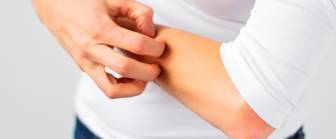
Das Hauptsymptom der Neurodermitis ist der Juckreiz an trockenden und spröden Hautstellen an den Beugeseiten der Arme und Beine. Besteht die Neurodermitis über einen längeren Zeitraum, können sich Rötungen, Knötchen und Abschürfungen bilden. In Abhängigkeit von dem Alter der Betroffenen und der Länge der Krankheit kann die Neurodermitis sehr unterschiedlich ausgeprägt sein.
Seborrhoisches Ekzem
Vor allem Säuglinge in den ersten Monaten und junge Männer erkranken an einem seborrhoischen Ekzem, insgesamt sind etwa fünf Prozent der Menschen betroffen. Das Ekzem imponiert in talgdrüsenreichen Bereichen wie dem Kopf, und Gesicht (besonders Augenbrauen und lider, Stirn, Haaransätze, in den Falten zwischen Mund und Nase und hinter der Ohren), aber auch der Brust, dem Rücken und dem Genitalbereich als gelb-rote, fettig schuppende Herde. Die Betroffenen leider eher selten unter Juckreiz, im Vordergrund steht vielmehr das kosmetische Problem.
Diagnose eines Ekzems
Allergisches Kontaktekzem
Um eine sichere Diagnose stellen zu können, muss der Stoff, der das Ekzem ausgelöst hat, gefunden werden. Wertvolle Hinweise können dabei die Lokalisation und der Zeitpunkt des ersten Auftretens geben. Wurde eine Auswahl der in Frage kommenden Stoffe getroffen, kann ein so genannter Epikutantest erfolgen. Hierbei werden die möglichen Stoffe auf ein Pflaster appliziert und auf den Rücken des Patienten geklebt, wo es für ein bis drei Tage verbleibt. Im Anschluss kann geschaut wurden, ob durch eines der Pflaster eine Hautreaktion hervorgerufen wurde.
Toxisches Kontaktekzem
Meist ergibt die Anamnese schon Hinweise auf den auslösenden Stoff. Mittels der Epikutantestung kann er dann in der Regel an der betroffenen Hautstelle nachgewiesen werden.
Atopisches Ekzem (Neurodermitis)
Die Diagnosestellung bei der Neurodermitis ist in der Regel aufgrund der typischen Hautveränderungen an charakteristischen Körperstellen nicht schwierig. Der Patient sollte ausführlich zu seinen Beschwerden befragt und anschließend untersucht werden. Mithilfe einer Skala (zum Beispiel dem SCORAD-Schema) kann der Arzt anhand der erhobenen Befunde den Schweregrad der Neurodermitis ermitteln. Zusätzlich werden Blutuntersuchungen (insbesondere Immunglobulin E) und Hauttests durchgeführt, um zu schauen, inwiefern der Körper auf bestimmte Substanzen wie Pollen, Nahrungsmittel oder Tierhaare reagiert.
Seborrhoisches Ekzem
Das seborrhoische Ekzem kann in der Regel schon anhand des typischen Erscheinungsbildes diagnostiziert werden. Von allergischen Erkrankungen, die mitunter ähnlich erscheinen können, kann es mithilfe von Allergietests abgegrenzt werden. Eine mikroskopische Untersuchung zum Nachweis der Hefepilzbesiedlung kann zusätzlich durchgeführt werden.
Differenzialdiagnose
Allergisches Kontaktekzem
Das allergische Kontaktekzem muss von dem toxischen Kontaktekzem, Pilzerkrankungen, bakteriellen Hauterkrankungen (wie beispielsweise Impetigo) sowie Ekzemen anderer Ursache abgegrenzt werden.
Toxisches Kontaktekzem
Das toxische Kontaktekzem muss vom allergischen Kontaktekzem und von Pilzerkrankungen abgegrenzt werden.
Atopisches Ekzem (Neurodermitis)
Vor der Diagnosestellung Neurodermitis müssen Erkrankungen, die ähnliche Beschwerden hervorrufen können, ausgeschlossen werden. Dazu zählen die Kontaktekzeme, das seborrhoische Ekzem, die Schuppenflechte (Psoriasis), Hautinfektionen durch Bakterien, Pilze oder Viren oder Reaktionen auf eingenommene Medikamente.
Seborrhoisches Ekzem
Das seborrhoische Ekzem muss bei Säuglingen von der Neurodermitis und Erkrankungen wie der Langerhans-Zell-Histiozytose und dem Wiskott-Aldrich-Syndrom abgegrenzt werden. Bei Erwachsenen muss ebenfalls an eine Neurodermitis, aber auch an Erkrankungen wie der Kupferfinne (= Rosazea, bei Manifestation im Bereich des Gesichts) oder dem systemischen Lupus erythematodes gedacht werden. Bei Beschwerden im Bereich der Körperfalten sollte eine Pilzinfektion (Candidiasis) ausgeschlossen werden.
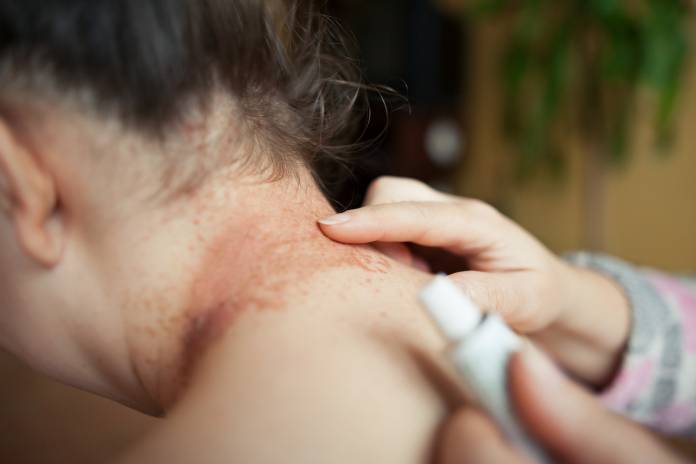
Therapie eines Ekzems
Allergisches Kontaktdermatitis
Die einzige Möglichkeit, dass das allergische Kontaktekzem ausheilt und nicht wieder auftritt, ist die Meidung des auslösenden Stoffes. In der Regel wird es zunächst mit einer kortisonhaltigen Salbe behandelt. Sollte das Ekzem nässen, werden feuchte Umschläge aufgelegt und wasserhaltige Salben aufgetragen. Trockene Stellen werden mit fetthaltigen Cremes behandelt.
Toxisches Kontaktekzem
Das toxische Kontaktekzem sollte an der betroffenen Stelle mit einer Salbe behandelt werden, die den Wirkstoff Kortison enthält. Nachdem die Beschwerden abgeklungen sind, sollten über einen Zeitraum von zwei Wochen rückfettende Cremes aufgetragen werden.
Atopisches Ekzem (Neurodermitis)
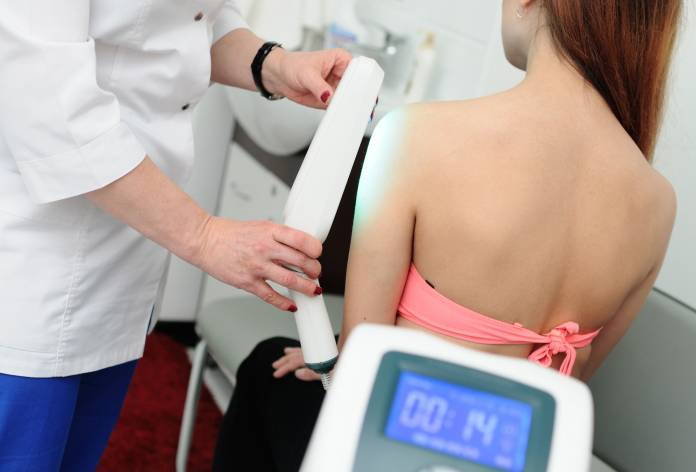
Die Neurodermitis kann nicht ursächlich, sondern nur symptomatisch behandelt werden. Dafür steht eine Reihe von Therapiemöglichkeiten zur Auswahl, die sich an den Beschwerden orientieren. Die Behandlung kann in schweren Fällen innerlich mittels Tabletten oder Infusionen (enthalten Kortison oder Antihistaminika) und bei geringerer Ausprägung äußerlich mittels Salben oder Cremes erfolgen. Für die äußerliche Anwendung stehen Kortisonpräparate, so genannte Calcineurinhemmer (zum Beispiel der Wirkstoff Tacrolimus) oder Zinkmixturen und Teere zur Verfügung. Außerdem kann eine Lichttherapie (Phototherapie), bei der die Haut nur mit Licht bestimmter Wellenlänge bestrahlt wird, helfen, eventuell nach vorheriger Einnahme des Medikaments Psoralen, dass die Lichtwirkung vervielfacht (so gennante PUVA-Therapie).
Seborrhoisches Ekzem
Das seborrhoische Ekzem ist eine häufig wiederkehrende und aufgrund der genetischen Veranlagung nicht heilbare Erkrankung. Man unterscheidet zwischen der Behandlung im akuten Schub und derjenigen zwischen zwei Schüben, der so genannten Erhaltungstherapie. Im akuten Schub erfolgt die Behandlung mit pilzabtötenden Medikamenten (Antimykotika) in Form von Cremes und Shampoos. Besteht außerdem eine Entzündung des Ekzems mit Bakterien, müssen Antibiotika und/oder Kortisonhaltige Präparaten eingenommen werden. Sind die Hautschuppen sehr ausgeprägt, können sie mit schuppenlösenden Medikamenten (Keratolytika) wie Salizylsäure oder Harnstoff behandelt werden, die diese für die anschließende Auflösung aufweichen. Keratolytika sind dann auch in den Cremes und Pflegeprodukten enthalten, die als Erhaltungstherapie in der Phase zwischen zwei Schüben ur Anwendung kommen.
Prognose
Allergisches Kontaktekzem
Kann der auslösende Stoff in Zukunft gemieden werden, steht einer kompletten Ausheilung nichts im Weg. Jedoch gibt es noch keine Möglichkeit, die Allergie auf den auslösenden Stoff im eigentlichen Sinne zu behandeln und heilen.
Toxisches Kontaktekzem
Wenn das Ekzem mit entsprechenden Cremes behandelt und der Auslöser in Zukunft gemieden wird, heilt es komplikationslos aus.
Atopisches Ekzem (Neurodermitis)
Obwohl die Neurodermitis keine heilbare Krankheit ist, können die genannten Medikamente die Beschwerden oft gut lindern und ermöglichen vielen Betroffenen so ein normales Leben.
Seborrhoisches Ekzem
Das seborrhoische Ekzem ist aufgrund der genetischen Veranlagung der Betroffenen nicht heilbar, kann aber bei entsprechender medikamentöser Behandlung gut eingedämmt werden.

aktualisiert am 04.05.2021

Gesundheitsredakteurin