Leberzirrhose
Die Leberzirrhose ist eine fortgeschrittene Veränderung der Leber, die die Funktion des Organs erheblich einschränkt. Das normale Gewebe der Leber wird durch Bindegewebe ersetzt, welches die Aufgaben des Organs nicht übernehmen kann. Nach und nach geht die Funktionsfähigkeit der Leber verloren. Schwere Folgen bis hin zu lebensbedrohlichen Zuständen sind möglich. Die Leberzirrhose kann durch viele unterschiedliche mögliche Erkrankungen ausgelöst werden.
Die Leber ist ein unentbehrliches Organ des Körpers, das viele Aufgaben übernimmt, insbesondere aber zur Entfernung und zum Abbau von Giftstoffen dient. Auch stellt der Körper mit der Leber Gerinnungsfaktoren her, die für die normale Blutgerinnung erforderlich sind. Die Leber liegt oben rechts im Bauch und ist durchschnittlich 1,5 Kilogramm schwer.
Der Begriff Zirrhose stammt von dem altgriechischen Wort kirrhos (κιρρός), welches eine gelbliche Farbe bezeichnet. Eine durch Zirrhose veränderte Leber sieht gelblich bis grünlich verfärbt aus. Die Leberzirrhose ist in Deutschland eine der häufigeren schwerwiegenden Erkrankungen. Pro 100.000 Einwohner gibt es jährlich circa 250 neue Fälle an Zirrhose.
Mögliche Ursachen
Die Leberzirrhose kann auf unterschiedliche Ursachen zurückzuführen sein. Häufig sind Lebererkrankungen dafür verantwortlich. In den Ländern mit höherem Alkoholkonsum, also auch in Deutschland, ist langjähriges Trinken die häufigste Ursache der Zirrhose. Hier werden schätzungsweise 60 Prozent der Erkrankungsfälle durch Alkoholmissbrauch verursacht.
Die Hepatitis ist eine weitere häufige Ursache der Zirrhose. Sie macht etwa 20 bis 30 Prozent der Fälle aus. Hepatitis ist eine Leberentzündung, die zumeist durch Viren verursacht wird, aber auch andere Gründe haben kann. Insbesondere Hepatitis B und Hepatitis C (beides durch ein spezielles Virus bedingt) kann sich im Verlauf zu einer Leberzirrhose entwickeln.
Eine Fettleber (Steatosis hepatis) kann in eine Leberzirrhose übergehen, insbesondere die entzündliche Form NASH (nicht-alkoholische Steato-Hepatitis). Eine Fettleber entsteht vor allem durch hohe Fettaufnahme mit der Nahrung, Alkohol oder Diabetes mellitus (Zuckerkrankheit).
Eine Autoimmunhepatitis ist eine Leberentzündung, die wegen einer Abwehrreaktion des Immunsystems gegenüber dem eigenen Gewebe (hier: Lebergewebe) auftritt. Sie kann ebenfalls zu einer Zirrhose führen. Die primär biliäre Zirrhose (PBC) ist eine Form der Leberzirrhose, die durch Autoimmun-Vorgänge entsteht, die anfangs die Gallengänge betreffen und später auf die Leber übergehen. Von der PBC sind zu 90 Prozent Frauen betroffen. Auch andere Störungen der Gallenwege können eine Zirrhose auslösen.
Manche Stoffwechselstörungen können eine Leberzirrhose bedingen. Die Erbkrankheit Alpha-1-Antitrypsinmangel gehört dazu. Sehr selten ist eine erbliche Speichererkrankung wie der Morbus Wilson, bei der sich Kupfer in der Leber ansammelt und eine Leberzirrhose entstehen kann.
Diese Ursachen führen zu einem Umbau des Lebergewebes zu narbigem Bindegewebe, welches mehr und mehr die gesunden Leberanteile verdrängt und ersetzt. Zunächst wird dies als Leberfibrose bezeichnet, welche die Vorstufe zur Zirrhose ist. Die Leber verhärtet. Die zum Teil lebenswichtigen Vorgänge in der Leber laufen immer schlechter ab. Gifte können sich ansammeln und zu wenig Blutgerinnungssubstanzen können gebildet werden.
Vernarbungen durch die Zirrhose behindern den Blutfluss durch die Leber, so dass das Blut aus den Bauchorganen (Magen-Darm-Trakt) nicht mehr richtig abfließen kann. Das Blut staut sich auf und Komplikationen sind möglich wie erweiterte Venen der Speiseröhre (Ösophagusvarizen) oder freies Wasser im Bauch (Aszites).
Symptome
Über einige Zeit sind die Beschwerden bei der Leberzirrhose uneindeutig. Die Patienten merken lange nicht, dass mit ihrer Leber etwas nicht in Ordnung sein könnte.
Häufig kommt es zu Müdigkeit, Leistungsabfall, Abgeschlagenheit, Anfälligkeit gegenüber Infektionskrankheiten und Gewichtsabnahme. Beschwerden wie ein drückendes Gefühl im Oberbauch kommen meist erst im Verlauf der Erkrankung hinzu. Patienten können auch wieder an Gewicht zunehmen, weil sich Ödeme (Flüssigkeitseinlagerungen im Gewebe) bilden.
Patienten mit Leberzirrhose haben oft typische Auffälligkeiten auf der Haut, die Leberhautzeichen. Zu ihnen gehören:
- Teleangiektasien (feine sichtbare Gefäße auf der Haut, die nicht mehr weggehen)
- sternförmige, spinnenartige Arterienknötchen (Spider-Naevi)
- Rötung der Handfläche (Palmarerythem)
Männern mit Leberzirrhose fällt oft auf, dass sie ihre Körperbehaarung verlieren, unter anderem am Bauch (sogenannte Bauchglatze). Die Brüste können sich beim Mann vergrößern und an die Brüste einer Frau erinnern (Gynäkomastie). Auf dem Bauch können verdickte Venen hervortreten (Caput medusae).
Ein weiteres Zeichen kann eine Gelbsucht (Ikterus) sein: Die weißen Anteile des Auges werden gelb und auch an der Haut ist eine gelbliche Färbung sichtbar. Frauen mit Leberzirrhose bekommen häufig Abweichungen von der normalen Monatsblutung.
Im Bauchraum kann sich außerdem Flüssigkeit ansammeln (Aszites, sogenannte Bauchwassersucht), weshalb der Bauch aufgetrieben aussehen kann. Manchmal kommt es unter einer Zirrhose zu einer Bindegewebsveränderung der Hand, die zu Verziehungen der Handinnenfläche führt und die Beweglichkeit vermindert (Dupuytren-Kontraktur).
Eine fortgeschrittene Zirrhose kann zu gefährlichen Komplikationen führen, die im schlimmsten Fall den Tod des Patienten zur Folge haben. Bei einem Leberversagen kommt es zum Zusammenbruch der Funktionen des Organs. In der Speiseröhre (Ösophagus) können sich Krampfadern bilden (Ösophagusvarizen), die die Gefahr bergen, dass heftige Blutungen auftreten. Hinzu kommt, dass bei schwerer Leberzirrhose die Blutgerinnung stark beeinträchtigt ist, so dass die Blutungen nur schwierig stillbar sind. Deshalb können auch an anderen Körperstellen bei nur kleinen Verletzungen enorme Blutungen eintreten.
Das Gehirn kann in Mitleidenschaft gezogen werden, wenn die Leber das Blut nicht mehr ausreichend von Giftstoffen befreien kann (hepatische Enzephalopathie). Die schädlichen Stoffe bewirken eine ausgeprägte Bewusstseinsstörung bis hin zu einem Koma (Leberkoma, Coma hepaticum).
Als Spätfolge einer Leberzirrhose ist ebenso ein Leberkarzinom (Leberkrebs) möglich.
Die Leberveränderungen bei der Zirrhose lassen sich in drei Formen unterteilen. So gibt es eine kleinknotige Form der Leberzirrhose, die insbesondere durch langjährigen starken Alkoholkonsum entsteht. Eine großknotige Form besteht häufig als Folge einer Virusentzündung (Hepatitis). Bei einigen Betroffenen findet sich eine gemischte Form, die kleinknotige und großknotige Veränderungen beinhaltet.
Diagnose
Die Untersuchungen beginnen mit dem Arzt-Patienten-Gespräch, der Anamnese. Darin klärt der Arzt, welche Vorerkrankungen der Patient hat, welche Symptome bestehen und wie die Lebensweise des Patienten aussieht. Die körperliche Untersuchung besteht unter anderem aus der Beurteilung der Körperoberfläche, an der sich typische Zeichen von Leberschäden befinden können (Leberhautzeichen). Die Leber kann mit ihrem Unterrand unter den Rippen vom Arzt ertastet werden. Der Arzt schaut sich auch die Augen an, um eine Gelbsucht erkennen zu können.
Blut wird abgenommen und untersucht. Dabei lassen sich erhöhte Leberwerte feststellen. Zu den Leberwerten gehören die Enzyme GOT (oder AST), GPT (oder ALT) und Gamma-GT (GGT) sowie weitere Stoffe im Blut wie Bilirubin (ein Gallenfarbstoff). Weitere Blutwerte können Hinweise auf die Ursache der Zirrhose geben.
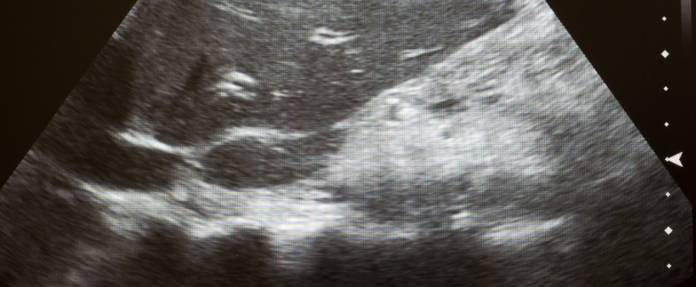
Die Leber sowie auch der Rest des Bauchraumes wird mittels Ultraschall untersucht (Abdomen-Sonographie). Eine beginnende Zirrhose führt häufig zur Lebervergrößerung, die im Ultraschall sichtbar ist, ebenso wie die vielfachen knotigen und narbigen Veränderungen. Später zieht sich die Leber mit den bindegewebigen Narben zusammen und wird zur sogenannten Schrumpfleber. Im Ultraschall lässt sich auch eine mögliche Vergrößerung der Milz (Splenomegalie) erkennen. Auch ein Aszites (freie Flüssigkeit in der Bauchhöhle) lässt sich gegebenenfalls sehen.
Die Diagnose Leberzirrhose kann sicher gestellt werden, indem eine Probeentnahme erfolgt (Leberbiopsie). Eine spezielle Hohlnadel wird von außen in die Leber eingeführt, um die Probe zu gewinnen. Daraufhin wird sie mikroskopisch im Labor untersucht, um Veränderungen im Sinne einer Leberzirrhose oder anderer Erkrankungen zu sehen.
Therapie
Eine eingetretene Veränderung des Gewebes bei einer Leberzirrhose kann nicht rückgängig gemacht werden. Das Therapieziel besteht deshalb erst einmal darin, die weitere Entwicklung der Schäden zu stoppen.
Die ursächliche Erkrankung muss behandelt werden. Komplikationen wie Blutungen aus Ösophagusvarizen erfordern gegebenenfalls eine Notfallbehandlung.
Allgemeine Behandlungsmaßnahmen
Allgemein sollte die Leber nicht noch weiter belastet werden. Das bedeutet, dass lebertoxische (giftige) Stoffe wie Alkohol und bestimmte Medikamente nicht mehr auf die Leber einwirken dürfen, der Patient also darauf verzichtet. Gegebenenfalls ist eine Therapie zum Entzug beziehungsweise zur Entwöhnung notwendig. Des Weiteren sollte auf Zigaretten verzichtet werden.
Eine ausgewogene Ernährung mit ausreichend Vitaminen und Eiweiß ist besonders wichtig (außer bei der hepatischen Enzephalopathie, bei der möglichst wenig Eiweiß verzehrt werden sollte). Die Ernährung wird der Krankheitsursache angepasst, gegebenenfalls müssen Vitamine und weitere Stoffe zusätzlich aufgenommen werden.
Eine Impfung gegen die Hepatitis A und Hepatitis B ist ratsam, denn eine Infektion der Leber kann bei Zirrhose-Patienten den Zustand noch weiter verschlechtern. Allgemein sollten auch Maßnahmen für einen verbesserten Stuhlgang angewendet werden. Dazu gehören unter anderem ballaststoffreiches Essen und genügende Flüssigkeitsaufnahme. Guter Stuhlgang unterstützt die Abgabe von Giftstoffen aus dem Körper.
Maßnahmen bei bestimmten Ursachen
Eine alkoholbedingte Leberzirrhose erfordert neben der Abstinenz von Alkohol auch einen Ausgleich des Mangels an den Substanzen Folsäure, Thiamin und Vitamin D.
Eine virusbedingte Hepatitis wird durch Medikamente behandelt, die eine Vermehrung der Viren unterbinden.
Die Autoimmunhepatitis wird mit Medikamenten behandelt, die die Immunabwehr unterdrücken (Immunsuppressiva). Die Prognose und Lebenserwartung wird verbessert, auch wenn bereits eine Leberzirrhose besteht. Die primär biliäre Zirrhose wird ebenfalls mit der Ergänzung von Vitaminen (A, D, E und K) behandelt.
Der Morbus Wilson (Kupferspeicherkrankheit) wird mit dem Medikament D-Penicillamin behandelt. Es sorgt dafür, dass die Ablagerungen von Kupfer aus der Leber verschwinden. Das Medikament bindet Kupfer und sorgt für dessen Ausscheidung über den Harn. Bei einer vermehrten Speicherung von Eisen sollte auch dieses aus dem Körper entfernt werden, wozu manchmal ein Aderlass durchgeführt wird.
Transplantation bei weit fortgeschrittener Zirrhose
Eine Leberzirrhose, die stark fortgeschritten ist und bei der nur noch eine geringe Funktionsfähigkeit der Leber vorhanden ist, erfordert eine Lebertransplantation. Eine gesunde Leber von einem Organspender wird eingesetzt. Die Wartezeiten sind allerdings wie bei den meisten Organtransplantationen lang und die Kriterien, unter denen die Transplantation erfolgen kann, sind streng.
Prognose
Die Leberzirrhose ist eine Organveränderung, bei der einmal eingetretene Schäden nicht mehr behoben werden können. Eine geeignete Behandlung kann das Fortschreiten der Erkrankung aufhalten. Auch wenn schon ein Teil der Leber nicht mehr funktioniert, können Betroffene noch ein weitgehend problemloses Leben führen. Als Mindestwert gelten 15 Prozent des normalen Gewebes der Leber, die noch vorhanden sein müssen. Leberversagen, Krampfaderblutungen in der Speiseröhre oder Leberzellkarzinome sind die häufigsten Gründe dafür, dass Betroffene mit Leberzirrhose versterben.
Child-Klassifikation
Der Schweregrad einer Leberzirrhose lässt sich durch die Child-Klassifikation (Child-Pugh-Score oder Child-Pugh-Kriterien) beurteilen. Die Beurteilung findet anhand von fünf klinischen, laborchemischen und sonografischen (im Ultraschall festzustellenden) Parametern statt und sagt etwas über die Prognose der Erkrankung aus. Die einzelnen Punkte werden addiert und die Erkrankung anhand der Summe in Child A, B und C eingeteilt. Child A hat die günstigste, Child C die schlechteste Prognose.
- Child A: 5-6 Punkte
- Child B: 7-9 Punkte
- Child C: 10-15 Punkte
Die Werte, die beurteilt werden, sind:
- laborchemische Parameter wie Albumin, Bilirubin und Quick-Wert
- das Vorliegen eines Aszites (Bauchwasser)
- das Vorliegen einer Enzephalopathie (krankhafter Zustand des Gehirns).
Die Leberzirrhose erhöht das Risiko, dass sich ein Leberkarzinom entwickelt. Eine regelmäßige Kontrolle durch den Arzt ist notwendig.
Quellen anzeigenQuellen ausblenden
Deutsches Ärzteblatt, Tilman Sauerbruch, Beate Appenrodt, Volker Schmitz, Ulrich Spengler – Konservative und interventionelle Therapie der Komplikationen bei Leberzirrhose: https://www.aerzteblatt.de/archiv/134779/Konservative-und-interventionelle-Therapie-der-Komplikationen-bei-Leberzirrhose-Teil-2-der-Serie-zur-Leberzirrhose (online, letzter Abruf: 07.05.2024)
Hepatitis & more, Claus Niederau – Epidemiologie der Leberzirrhose: https://www.hepatitisandmore.de/archiv/2011-1/03_epidemiologie.shtml (online, letzter Abruf: 07.05.2024)
aktualisiert am 07.05.2024