Polyzythämie (Polycythaemia vera)
Bei der PV ist die Bildung von Blutzellen stark erhöht
Der Begriff Polycythaemia vera kommt aus den beiden Sprachen Griechisch und Latein. Übersetzt heißt dies so viel wie: viele (poly) Zellen (cytos) im Blut (haema). Das lateinische Wort vera steht für echt beziehungsweise wahr. Abgekürzt wird die Polycythaemia vera mit PV. Häufig wird zudem der abgewandelte Begriff Polyzythämie verwendet.

Die Polycythaemia vera gehört zu den sogenannten MPN. Unter dem Begriff MPN (myeloproliferative Neoplasien) fassen die Mediziner verschiedene Krankheitsbilder zusammen. Das gemeinsame Merkmal all dieser Krankheiten ist eine erhöhte Bildung von Blutzellen. Die vermehrte Produktion der Zellen entsteht durch eine genetische Veränderung der Stammzellen im Knochenmark. Die Polycythaemia vera ist also eine Erkrankung der blutbildenden Zellen im Knochenmark. Bei dieser Erkrankung spielt hauptsächlich die chronisch vermehrte Produktion der roten Blutkörperchen, also der Erythrozyten eine Rolle (Erythrozyten zu hoch). Allerdings bildet der Körper bei der PV meist ebenfalls zu viele weiße Blutkörperchen (Leukozyten) und Blutplättchen (Thrombozyten).
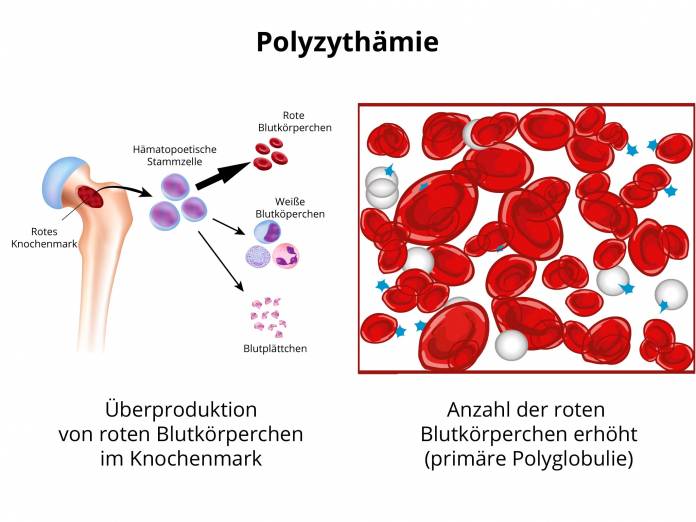
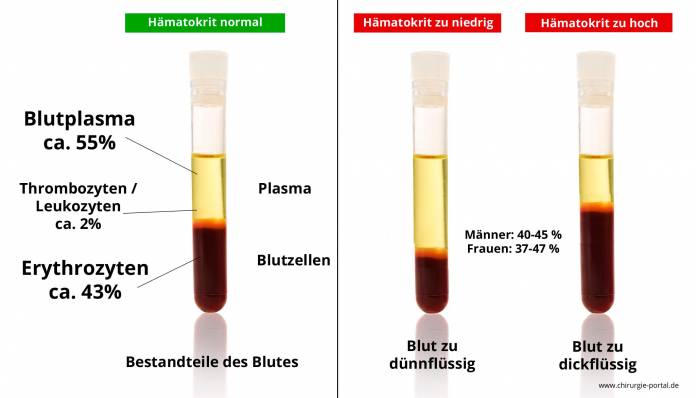
Diese Überproduktion der roten Blutzellen hat Folgen. Beispielsweise steigt der Hämatokritwert. Der Hämatokrit, der auch mit Hkt abgekürzt wird, bezeichnet einfach ausgedrückt das Volumen der Blutzellen im Vergleich zum gesamten Volumen des Blutes. Er ist ein Indikator für die Fließeigenschaft des Blutes.Die Erythrozyten machen rund 99 Prozent der zellulären Bestandteile des Blutes aus. Davon ist der Hämatokritwert zum großen Teil abhängig. Der normale Bereich des Hämatokritwertes liegt bei Männern bei 40 bis 52 Prozent und bei Frauen bei 37 bis 47 Prozent. An Polycythaemia vera erkrankte Patienten hingegen haben bei Bekanntwerden der Diagnose nicht selten einen Hämatokrit von über 60 Prozent.
Ursachen
Die genauen Ursachen der Polycythaemia vera sind bislang nicht bekannt. Jedoch ist klar, dass bei der PV - wie auch bei den anderen MPN-Erkrankungen - eine gestörte Funktion der Zellen zur Blutbildung im Knochenmark der Auslöser ist. Es gibt zum jetzigen Zeitpunkt keine definitiven Erkenntnisse dafür, ob Faktoren wie Chemikalien im Berufsalltag, eine bestimmte Lebensführung oder weitere äußere Einflüsse bei der Entstehung einer PV eine Rolle spielen. Die Wahrscheinlichkeit, dass es sich um eine Störung handelt, die im Laufe des Lebens durch Zufall entsteht, ist hoch.
Bei nahezu allen MPN-Erkrankungen besteht eine genetische Veränderung auf dem Chromosom 9. Diese Genveränderung nennt man JAK2-Mutation (JAK steht für Janus-Kinase). Das Gen steuert ein Enzym. Dieses ist an der Signalübertragung in Zellen beteiligt. In Zellen mit dieser Mutation ist das Enzym ständig aktiv. Die Zellen teilen sich immer weiter. Dies führt zu einer Vermehrung von hauptsächlich Erythrozyten, die sich nicht kontrollieren lässt. Die JAK2-Mutation ist bei 95 Prozent der PV-Patienten feststellbar. Bei einigen Menschen, die an einer MPN-Erkrankung leiden, ist nicht nur eine Mutation im JAK2-Gen vorhanden, sondern gleich mehrere. Es scheint, dass je mehr Genveränderungen vorliegen, desto aggressiver die Erkrankung abläuft.
Symptome
Häufig ist es bei einer Polycythaemia vera so, dass die Krankheit allmählich beginnt und die Patienten erst einmal keine Beschwerden haben. Wenn die Symptome dann aber im Verlauf einsetzen, gehören dazu häufig:
- starker Juckreiz, der besonders nach Kontakt zu Wasser (oft nach heißem Duschen oder Baden) entsteht
- Kopfschmerzen, Schwindel und Sehstörungen
- Durchblutungsstörungen an Händen und Füßen
- plötzliche, schmerzhafte Rötung und Überwärmung v. a. der Füße (Erythromelalgie)
- Blaufärbung (Zyanose) der Lippen
- trockene Haut
- Rötung der Haut
- Müdigkeit, Abgeschlagenheit
- Schwitzen in der Nacht
- Schmerzen in den Beinen
- Wadenkrämpfe
- Schmerzen an den Gliedern und Knochen
- vermehrte Blutungen (beispielsweise Nasenbluten, verstärkte Menstruation, Zahnfleischbluten)
- Tinnitus
- Schmerzen oder Druck links oben im Bauch aufgrund einer vergrößerten Milz (Splenomegalie)
- Sensibilitätsstörungen der Haut
Bei Patienten mit einer Polycythaemia vera besteht ein erhöhtes Risiko, dass Komplikationen auftreten. Insbesondere ist die Bildung von Blutgerinnseln möglich. Daher kann es vermehrt unter anderem zu folgenden Ereignissen kommen:
- Thrombose (beispielsweise tiefe Beinvenenthrombose)
- Lungenembolie (Verschluss eines Blutgefäßes der Lunge)
- Schlaganfall
- Herzinfarkt
Ebenfalls können gefährliche Blutungen wie Magen-Darm-Blutungen oder Hirnblutungen eintreten. Die Komplikationen müssen durch die Behandlung der Polyzythämie sowie durch eine gesunde Lebensführung verhindert werden.
Diagnose
Bei der Vielzahl der vorkommenden Symptome ist es nicht einfach, die Polycythaemia vera zu entdecken. Ein hoher Hämatokritwert fällt oft bei einer routinemäßigen Blutabnahme auf. Dieser kann aber auch ganz andere Ursachen haben. Meist gehen Betroffene aus dem Grund zum Arzt, weil sie unter einem starken Juckreiz leiden oder unter Durchblutungsstörungen.
Die Polycythaemia vera kann aber auch in Einzelfällen zu schwerwiegenderen Komplikationen wie einem Herzinfarkt, einem Schlaganfall oder einer Thrombose führen. Die daraufhin stattfindenden weiterführenden Untersuchungen zur Abklärung ergeben dann eine Polycythaemia vera. Die PV ist selten und Ärzte gehen daher zuerst andere mögliche Ursachen durch, bevor sie auf die Polyzythämie stoßen. Wenn andere Erkrankungen ausgeschlossen werden konnten, so empfiehlt es sich, einen Hämatologen (Spezialisten für Erkrankungen des Blutes) hinzuzuziehen. Dieser ist mit der Diagnostik und Behandlung einer PV vertraut.
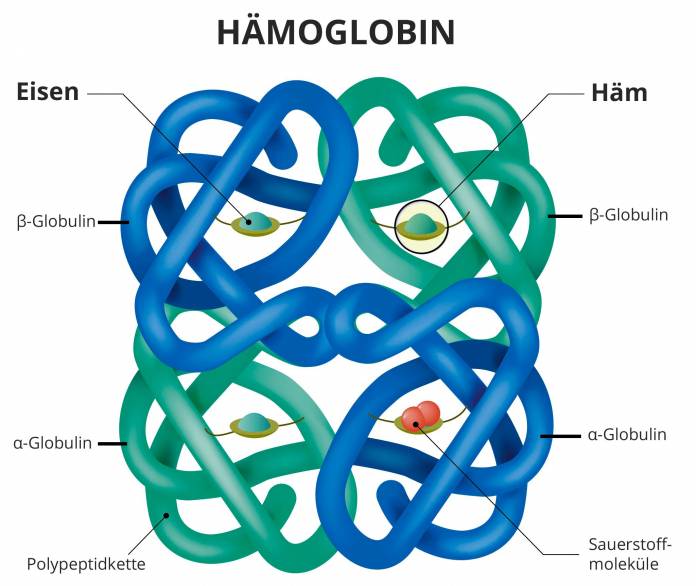
Ein stark erhöhter Hämoglobinwert ist ein zentrales Kriterium, mit der die Diagnose gestellt wird. Hämoglobin ist der Farbstoff der roten Blutkörperchen. Ein rotes Blutkörperchen besteht hauptsächlich aus Hämoglobin. Dieser ist verantwortlich für den Transport von Sauerstoff. Wenn eine höhere Anzahl an Thrombozyten vorliegt, kann dies ebenso auf eine PV hindeuten.
Die Hauptkriterien einer PV sind:
- Hämoglobin bei Männern höher als 18,5 g/dl
- Hämoglobin bei Frauen höher als 16,5 g/dl
- Nachweis der entsprechenden genetischen Veränderung (Mutation)
Die Nebenkriterien bei einer PV können sein:
- Erythrozyten erhöht, Leukozyten erhöht und Thrombozyten erhöht und werden vermehrt neu gebildet
- Erythropoetin niedrig (Erythropoetin ist ein Hormon, das sonst die vermehrte Bildung roter Blutkörperchen bewirkt)
- sogenannte „endogene erythroide Kolonien in vitro“ (Stammzellen des Patienten entwickeln sich im Laborversuch ohne zugefügtes Erythropoetin zu speziellen Vorläuferzellen der Erythrozyten)
Die Diagnose einer PV gilt in folgenden Fällen als sicher, wenn:
- entweder beide Hauptkriterien und ein Nebenkriterium erfüllt sind
- oder der erhöhte Hämoglobinwert vorhanden ist und zwei Nebenkriterien erfüllt sind
Wenn eine Polycythamiea vera diagnostiziert werden soll, so muss der Patient daher mehrere Untersuchungen durchlaufen. Hierzu zählen:
- die Blutuntersuchung: bei PV-Patienten gibt es nahezu immer Auffälligkeiten mit erhöhten Werten
- die molekulargenetische Untersuchung: diese dient vor allem dem Nachweis der JAK2-Mutation
- Ultraschall des Bauches: die Milz ist meist vergrößert zu erkennen
- Knochenmarkspunktion: Entnahme von Zellen aus dem Knochenmark, um veränderte Zellen mikroskopisch erkennen zu können
Differenzialdiagnose
Da die Symptome einer PV vielfältig sind, fällt es Medizinern schwer, gleich zu Beginn eine eindeutige Diagnose zu stellen. Hier ist es wichtig, dass alle oben aufgeführten Untersuchungen durchgeführt werden, um eine gesicherte Diagnose finden zu können. Abgegrenzt werden müssen andere Formen von MPN-Erkrankungen oder eine Erhöhung der Erythrozyten aus diversen anderen Gründen.
Therapie
Bei der Polycythaemia vera handelt es sich um eine chronische Erkrankung. Wie viele andere chronische Erkrankungen ist die PV nach dem heutigen Stand der Wissenschaft nicht heilbar. Jedoch kann sie mit Hilfe der richtigen Medikamente gut behandelt werden. Die einzige Möglichkeit auf dauerhafte Besserung ist eine Knochenmarktransplantation beziehungsweise Stammzellentransplantation.
Da die Lebenserwartung von PV-Patienten bei guter ärztlicher Betreuung jedoch in etwa der von gesunden Menschen entspricht, ist die Transplantation nur in den wenigsten Fällen wirklich angeraten. Sie birgt viele Risiken und steht somit nicht in Relation zum Behandlungserfolg.
Die Therapie gestaltet sich bei einer Polycythaemia vera individuell unterschiedlich. Die Ausprägungen und die Krankheitsverläufe sind nicht bei allen Patienten gleich. Hier muss der Arzt die Behandlung auf die Gegebenheiten anpassen. Ist bei dem einen Patienten der Juckreiz das Schlimmste, so hat ein anderer Patient mit einer Vielzahl an Thrombosen zu kämpfen.
In einem frühen Stadium reicht es meistens aus, die Blutwerte von Zeit zu Zeit mittels Aderlässen im Normbereich zu halten. Der Aderlass gilt als wirksame und zugleich altbewährte Behandlungsmethode der Polyzythämie. Ein weiterer Vorteil der Therapie ist, dass sie so gut wie keine Nebenwirkungen verursacht. Bei einem Aderlass entnimmt man reichlich Blut, was mit Blutspenden vergleichbar ist. Meist werden bei einem Aderlass 250 bis 500 Milliliter Blut ausgeleitet. Der Aderlass reduziert das Volumen des Blutes und senkt so auch effektiv den Hämatokritwert. Entscheidend bei dieser Therapie ist es, den Wert unter 45 Prozent zu senken. Ein entstehender Eisenmangel aufgrund der Aderlässe wird normalerweise nicht behandelt, da der Zustand so gewollt ist.
Eine Alternative zum Aderlass ist die sogenannte Erythrozytapherese. Im Gegensatz zum Aderlass werden hier nur die roten Blutkörperchen entfernt. Die anderen Blutbestandteile bleiben im Körper des Betroffenen.
Eine weitere Möglichkeit ist, den Patienten Medikamente zur Reduzierung der Zellenzahl zu verabreichen. Dieses Verfahren eignet sich, wenn der Patient älter als 60 Jahre alt ist oder es trotz Aderlasstherapie zu Thrombosen gekommen ist. Hierbei wird darauf geachtet, Wirkstoffe einzusetzen, welche zusammen mit Aderlässen und mit anderen zellreduzierenden Medikamenten angewendet werden können. Ziel dieser Behandlung ist es, den Hämatokritwert sowie die Thrombozyten zu senken. Bei dieser Art der Behandlung kann es sinnvoll sein, die Medikamente in geringer Dosis zu geben und hin und wieder einen Aderlass durchzuführen. In der Regel wird bei der Behandlung von MPN-Erkrankungen Hydroxyurea (HU) gegeben. Hydroxyurea ist ein Wirkstoff, der die Blutbildung im Knochenmark hemmt und damit die Anzahl an Blutzellen senkt. Hydroxyurea wirkt sich auf die Blutplättchen (Thrombozyten) und auch auf die weißen und roten Blutkörperchen aus. Nach der Therapie kommt es meist rasch wieder zum Ansteigen der Blutwerte. Bei etwa fünf bis zehn Prozent der behandelten Patienten kommt es nicht zu einem Sinken der Zellzahlen.
Die Gefahr für Thrombosen und Blutgefäßverschlüsse kann durch Medikamente wie Acetylsalicylsäure (ASS) verringert werden. Solche Mittel gehören zu den Thrombozytenaggregationshemmern, das heißt, sie verhindern die Verklumpung von Blutplättchen (Thrombozyten). Blutgerinnsel treten damit seltener auf.
Daneben gibt es weitere Medikamente wie Interferon-Alpha oder Anagrelid, die bei einigen Patienten mit Polycythaemia vera eingesetzt werden. Bei allen Medikamenten ist zu bedenken, dass sie zu Nebenwirkungen führen können.
Ein weiterer wichtiger Punkt ist die Bewegung. Diese kann eine positive Auswirkung auf den Verlauf der Krankheit nehmen und Komplikationen verhindern helfen. Es hat sich gezeigt, dass hier speziell Ausdauersportarten und gymnastische Übungen für die Venen am besten wirken. Wichtig ist die Regelmäßigkeit. Dazu ist eine ausgewogene Ernährung und ein Vermeiden (beziehungsweise ein Abbau) von Übergewicht anzustreben.
Wichtig bei der Therapie zu wissen ist, dass das Blutbild ebenso wie das Wohlbefinden sich immer wieder ändern können. Dies ist nicht ungewöhnlich und weist häufig nicht auf eine Verschlechterung der Erkrankung, sondern nur auf die Notwendigkeit hin, die Behandlung anzupassen.
Prognose
Bei der PV handelt es sich um eine chronische Erkrankung, die sich durch Medikamentengabe gut in den Griff bekommen, jedoch nicht heilen lässt. Eine vollständige Heilung kann durch die Gabe von Stammzellen beziehungsweise Knochenmark angestrebt werden.
Vorbeugung
Der Polycythaemia vera lässt sich nicht vorbeugen. Ebenso wie bei den anderen MPN-Erkrankungen gibt es keine bestimmten Auslöser, welche den Ausbruch der Krankheit begünstigen.
Weiterführende Informationen
Für viele Betroffene ist es wichtig, dass sie sich untereinander austauschen können und so den Umgang zu anderen Patienten mit den gleichen oder ähnlichen Symptomen haben. Hier empfiehlt sich beispielsweise das mpn-netzwerk e.V. - dort gibt es ein Online-Forum, in dem sich Betroffene und Angehörige vernetzen können. Regelmäßige Treffen finden ebenfalls statt:
https://www.mpn-netzwerk.de/forum/
Letzte Aktualisierung am 02.12.2022.



