Morbus Sudeck
Was ist Morbus Sudeck?
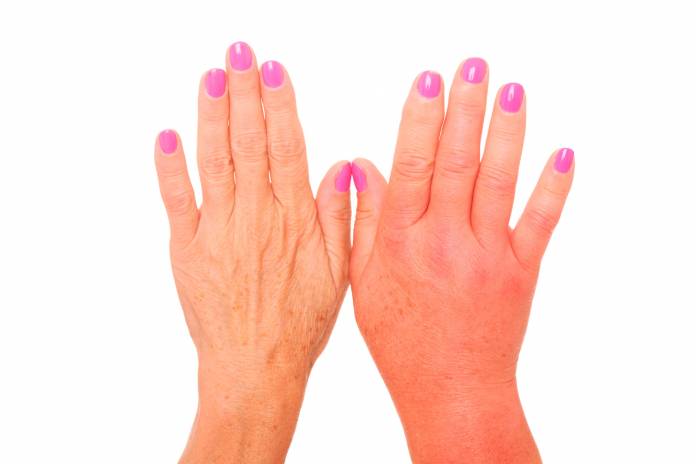
Die Sudeck-Erkrankung (Morbus Sudeck) ist eine schmerzhafte Schwellung am Arm oder am Bein nach einer Verletzung. Die Erkrankung ist chronisch und führt zur Schädigung des Gewebes, welches im Verlauf schrumpft. Die Funktion des Körperteils kann kurz- und langfristig erheblich beeinträchtigt sein.

Die Behandlung des Morbus Sudeck kann mit Medikamenten und mit einer Nervenblockade (Gabe einer Spritze oder Infusion an eine Nervenleitbahn) geschehen. Eine andere Bezeichnung für Morbus Sudeck ist CRPS (Complex regional pain Syndrome = Komplexes regionales Schmerzsyndrom). Offiziell soll der Ausdruck CPRS verwendet werden, Morbus Sudeck ist aber in der Praxis der gebräuchlichere Name. Der Krankheit wurden ohnehin schon einige weitere Namen gegeben, darunter Kausalgie oder Sympathische Reflexdystrophie oder Algodystrophie.
Ursache des Morbus Sudeck
Ein Morbus Sudeck ist meist die Folge einer Verletzung am Arm oder am Bein. Es können nicht nur schwere, sondern auch kleine Verletzungen sowie auch Operationen zu dem Krankheitsbild führen. Solche ursächlichen Schäden können Knochenbrüche, Verstauchungen, Gewebequetschungen oder Gelenkverletzungen sein. In wenigen Fällen tritt der Morbus Sudeck auf, ohne dass vorher eine Verletzung bemerkt wurde. Manchmal tritt das Sudeck-Syndrom auch nach Herzkrankheiten (Herzinfarkt, Herzkranzgefäßverengungen) anderen körperliche Erkrankungen auf.
Warum und wie sich bei manchen Patienten ein Morbus Sudeck entwickelt, ist bisher nicht bekannt. Mediziner gehen von einer Veranlagung mancher Menschen aus, die das Nervensystem beziehungsweise das Gewebe anfällig macht. Eine gestörte Durchblutung führt zum Schmerz und zu den Gewebeschäden.
Welche Symptome treten beim Morbus Sudeck auf?
Der Morbus Sudeck tritt vor allem bei Erwachsenen auf, ein typisches Alter ist um die 50 oder 60 Jahre. Bei Frauen entwickelt sich häufiger als bei Männern die Erkrankung. Bei Kindern ist der Morbus Sudeck eine Rarität. In der Regel geht der Sudeck-Erkrankung eine Verletzung des Armes oder des Beines voraus, die nicht unbedingt gravierend sein muss. Leitsymptom ist eine schmerzhafte Schwellung, die innerhalb von Monaten bis Jahren in eine Gewebeschrumpfung hineinmündet.
Oftmals lässt sich der Verlauf der Sudeck-Erkrankung in drei Stadien unterteilen. Das erste (akute) Stadium kann sich bereits über drei Monate oder länger hinziehen. Es beginnt kurze Zeit (Stunden bis Tage) nach der Verletzung. Der betroffene Bereich am Arm oder Bein ist durch eine Wassereinlagerung (Ödem) teigig angeschwollen. Oft zeigt sich eine Überwärmung und eine bläuliche Verfärbung. Betroffene leiden unter einem starken, aber tiefen Schmerz im Gewebe. Der Arm oder das Bein ist überempfindlich, teils werden schon leichte Berührungen als Schmerzen verspürt. Mit einbezogene Gelenke können geschädigt werden, die Beweglichkeit ist dann eingeschränkt. Ein weiteres Symptom ist ein verstärktes Schwitzen auf der Haut.
Im zweiten (dystrophischen) Stadium kommt es zum Rückgang der Schwellung, die Schmerzen werden weniger. Das Gewebe beginnt zu verkümmern, die Haut wird blass. Die Temperatur der betroffenen Bereiche ist jetzt niedriger als an gesunden Stellen. Bei Bewegungen bestehen noch Schmerzen. Sensibilitätsstörungen können sich entwickeln. Dieses Stadium kann sechs Monate oder noch länger dauern.
Beim dritten Stadium (Stadium der Atrophie),das frühestens nach drei Monaten eintritt, zeigt sich ein ausgeprägter Gewebeschwund. Dieser findet sich sowohl an den Muskeln und am Bindegewebe als auch am Knochen, der an Dichte verliert. Muskeln können sich auf Dauer zusammenziehen. Gelenkkapseln können geschädigt werden, die Gelenke versteifen. Bewegung und Beweglichkeit sowie oft auch die Koordination sind stark vermindert. Äußerlich wirkt der Arm oder das Bein inzwischen blass, die Haut ist verdünnt.
Die Erkrankung kann den Patienten in seiner Aktivität erheblich einschränken. Wenn eine Hand betroffen ist, wirkt sich das besonders deutlich aus. Doch auch ein Bein mit Morbus Sudeck, bei dem dann meist der Fuß schwer betroffen ist, kann eine Behinderung verursachen.
Wie wird das Sudeck-Syndrom diagnostiziert?
Wichtig zur Diagnose ist das Untersuchungsgespräch (Anamnese). Der Arzt fragt nach den Beschwerden sowie nach der Krankengeschichte. Eine vorherige Verletzung oder Operation kann auf den Morbus Sudeck hinweisen. Nach dem Gespräch untersucht der Arzt den Patienten und betrachtet vor allem den betroffenen Körperteil. Dort prüft er unter anderem die Beweglichkeit und die Schmerzwahrnehmung. Die Temperatur am Arm oder am Bein wird gemessen, um typische Abweichungen zur gesunden Gliedmaße feststellen zu können.
Die Sudeck-Erkrankung wird im Röntgenbild deutlich. Dort finden sich nach einigen Wochen charakteristische Entkalkungen durch die Erkrankung. Die Beurteilung des Befundes geschieht immer auch im Verhältnis zur Gegenseite. Eine Szintigraphie (eine Untersuchung aus der Nuklearmedizin) zeigt bei der Sudeck-Erkrankung Auffälligkeiten, und zwar oft schon sehr früh. Gleiches gilt für ein MRT (Magnetresonanz- oder Kernspintomographie).
Differenzialdiagnose
Die Erscheinungen können andere Ursachen als die Sudeck-Erkrankung haben. Schon Verletzungen an sich können zu Schmerzen und Schwellungen führen. Eine „gewöhnliche" Entzündung kann ganz ähnliche Beschwerden hervorrufen. Ein Druck auf Nerven oder Gefäße sowie ein Aufstau von Blut- oder Lymphgefäßen mit nachfolgender Wassereinlagerung im Gewebe (Ödem) sind weitere mögliche Ursachen für schmerzhafte Schwellungen. Außerdem sind Rheumaerkrankungen oder ein so genanntes Kompartmentsyndrom (Druckanstieg in Gewebesegmenten) zu unterscheiden.
Diese Erkrankungen können Symptome eines Morbus Sudeck aufweisen:
- gewöhnliche Frakturen und Knochenbrüche
- Prellungen oder Verrenkungen
- Lymphstau (Ödem)
- Insektenstiche
- Kompartmentsyndrom
- das Thoracic-outlet-Syndrom
- Fibromyalgie (der Weichteilrheumatismus)
- Phlegmone (Entzündung des Gewebes)
- das Raynaud-Syndrom oder andere arterielle Durchblutungsstörungen
- Rheumatisch entzündliche Erkrankungen, zum Beispiel die rheumatoide Arthritis
- eine Thrombose oder eine Thrombophlebitis (Venenentzündung)
Welche Therapiemöglichkeiten gibt es?
Der Morbus Sudeck wird mit Medikamenten oder auch mit einer Nervenblockade behandelt, die die Schmerzen ausschalten soll. Daneben gibt es noch weitere Therapiemethoden.
Als Medikament bei akutem Krankheitsgeschehen des Morbus Sudeck eignet sich Cortison. Der Arzt muss zuvor aber sichergehen, dass die Entzündung nicht durch eine Infektion verursacht ist. Gegen die Schmerzen beim Morbus Sudeck helfen trizyklische Antidepressiva, eine Medikamentengruppe, die sonst gegen Depressionen eingesetzt wird. Bei starker Berührungsempfindlichkeit können Antiepileptika (Medikamente gegen Epilepsie) eingesetzt werden, denn sie mindern ebenfalls Schmerzen. Auch andere Schmerzmittel kommen in Betracht. Da die Wirkung bei jedem Patienten unterschiedlich ist, empfiehlt es sich, einzelne Schmerzmedikamente zu testen.
Bestimmte Medikamente können örtlich aufgetragen werden. In Form einer Creme kann beispielsweise der Wirkstoff Dimethylsulfoxid auf dem Arm oder Bein verteilt werden.
Um den Schmerz ganz auszuschalten, kann sich als spezielle Therapieform eine Blockade von Nerven empfehlen.
- Beim Morbus Sudeck am Arm kann ein bestimmter Nervenknotenpunkt, das Ganglion stellatum, betäubt werden. Mit einer Spritze wird in diesen Bereich ein Wirkstoff gegeben, der die Schmerzübertragung verhindert. Das Mittel kann mit einem Katheter auch kontinuierlich gegeben werden. Ebenfalls kann das Armnervengeflecht (Plexus brachialis) blockiert werden. Dies hat eine weitere vorteilhafte Folge, nämlich dass die Durchblutung verbessert wird.
- Beim Morbus Sudeck am Bein kann entsprechend ebenfalls mit einer Injektion oder mit einem Katheter eine Nervenblockade erfolgen. Hier sind es das Beinnervengeflecht (Plexus lumbalis), der Oberschenkelnerv (Nervus femoralis) oder der Ischiasnerv (Nervus ischiadicus), die betäubt werden können. Welche Nerven gewählt werden, hängt vom betroffenen Ort der Sudeck-Erkrankung ab. Auch bei der Blockade des Oberschenkel- oder des Ischiasnervs kommt es zur Verbesserung der Durchblutung. In manchen Fällen kann eine Betäubung am Rückenmark über einen Katheter sinnvoll sein.
Zusätzlich kann das örtliche Betäubungsmedikament Lidocain als Infusion verabreicht werden. Lidocain kann allgemein in den Blutkreislauf gebracht werden oder in eine Arm- oder Beinarterie gegeben werden, um direkt an den gewünschten Ort zu gelangen. Dort reduziert es nicht nur die Schmerzen, sondern führt auch zur Erweiterung der Blutgefäße mit besserer Durchblutung.
Begleitend können Krankengymnastik und Lymphdrainagen durchgeführt werden, um eine gute Beweglichkeit zu erhalten. Alternativmedizinische Behandlungen wie z. B. eine Akupunktur stellen weitere Möglichkeiten beim Morbus Sudeck dar. Entspannungsverfahren wie Autogenes Training oder Progressive Muskelentspannung können eine weitere Besserung bringen. Manchmal ist bei chronisch gewordenen, sich verselbstständigten Schmerzen eine Psychotherapie sinnvoll.
Prognose
Die Prognose des Morbus Sudeck ist relativ gut, wenn das Krankheitsbild schnell erkannt und optimal behandelt werden kann. Dann haben die meisten Patienten später keine Beschwerden mehr. Ohne Therapie oder mit einer ungenügenden Behandlung bleiben die Symptome dagegen meist bestehen. Selten schlägt eine intensive Therapie nicht an. Nach erfolgreicher Behandlung kann das Krankheitsbild wiederkommen (Rezidiv), teils auch an der anderen Körperseite.
Weiterführende Informationen
aktualisiert am 13.10.2022